C’est avec un très vif plaisir que nous accueillons ce jour Michel Cucchi en tant que nouveau membre AIMSIB . Docteur en médecine, docteur en sociologie et cadre de la fonction publique, il travaille sur le risque collectif depuis une quinzaine d’années, autant dire que la gestion de la pandémie de covid par les institutions sanitaires a mis sa rigueur intellectuelle à rude épreuve car les prodromes de cette catastrophe étaient déjà perceptibles en 2009. Leurs échos nous aident à comprendre la perversité de la situation sanitaire actuelle et proposent quelques pistes pour en sortir. Voici une démonstration remarquable de la perversité de la situation sanitaire actuelle, ce coup-ci par écrit (*). Très bonne lecture.
|
Résumé |
« Les institutions bancaires sont plus dangereuses pour nos libertés que des armées entières prêtes au combat. Si le peuple […] permet un jour que des banques privées contrôlent sa monnaie, les banques et toutes les institutions qui fleuriront autour des banques priveront les gens de toute possession. »
Thomas Jefferson
Introduction
Les sociologues Michel Pinçon et Monique Pinçon-Charlot ont exhumé ce texte de Thomas Jefferson, le troisième Président des Etats-Unis pour illustrer leur étude de « L’Argent sans foi ni loi » (1) et des dispositifs par lesquels « une petite oligarchie s’attribue l’essentiel des revenus » : spéculation, dérégulation, fraude et dumping social, c’est-à-dire la dégradation des conditions de vie du plus grand nombre.
L’influence de l’argent sur l’intégrité de la décision publique n’est d’ailleurs pas un sujet véritablement nouveau. On peut se remémorer la situation que le président démocrate Roosevelt a dû affronter en 1932 lors de son accession à la Maison Blanche, une situation qu’il décrit dans son dernier discours en vue de sa réélection en 1936 :
- « Le monopole industriel et financier, la spéculation, la banque véreuse, l’antagonisme de classe, l’esprit de clan, le profiteur de guerre […] avaient commencé à considérer le gouvernement des États-Unis comme un simple appendice à leurs affaires privées. Nous savons maintenant [après la crise financière de 1929] qu’il est tout aussi dangereux d’être gouverné par l’argent organisé que par le crime organisé ».
L’influence délétère de l’argent sur la décision publique n’est pas non plus de l’histoire ancienne. A la suite de la publication de l’ouvrage fondateur du sociologue Charles Wright Mills en 1956, L’élite au pouvoir ou du pouvoir, selon les traductions possibles (2) , c’est au tour du président Eisenhower de nous mettre en garde, à l’issue de son unique mandat de président des États-Unis :
- « Nous ne devons jamais laisser le poids du complexe militaro-industriel mettre en danger nos libertés ou nos processus démocratiques. […] Nous devons également être attentifs au danger égal et opposé que la politique publique puisse elle-même devenir la captive d’une élite scientifique et technologique ».
Cependant, surfant sur la vague d’une expansion financière incontrôlée, une oligarchie politico-financière se reconstitue à partir des années 1990, s’affranchissant des limites communes. La confusion des rôles et des intérêts entre les affaires publiques et privées y devient la nouvelle norme. Ce phénomène a bien entendu pénétré le domaine de la santé, ses industries comme ses processus de décision.
L’industrie du médicament
L’industrie du médicament est couramment présentée comme la partenaire des autorités pour mettre au point des médicaments pour le plus grand nombre possible de maladies et de gens, la croissance de cette industrie étant garantie par les dispositifs de protection sociale. Mais avec la fin des innovations médicamenteuses, à partir des années 1990, l’industrie du médicament reconstitue ses marges de profit par sa financiarisation :
Comme n’importe quelle multinationale intense en capital financier et cotée en bourse, son objectif devient rapidement exclusivement financier, à savoir la maximisation des profits de ses actionnaires, par tous les moyens, comme le rachat d’entreprises ou la délocalisation de la production.
Au début du XXIe siècle, l’industrie du médicament s’est installée au centre de l’espace de valorisation financière, avec les firmes fossiles (pétrole, gaz), le luxe et les automobiles.

Figure 1 – Évolution capitalistique des 11 principaux laboratoires pharmaceutiques dans le monde (en milliards d’euros) : Sanofi, Novartis, AstraZeneca, GlaxoSmithKline, Merck, Eli Lilly, Roche, Abbott, Pfizer, BristolMyersSquibb, Johson&Johnson. Source : Gresea, Bastamag 3
Selon Olivier Petitjean, grâce à la garantie publique qu’apportent les systèmes d’assurance maladie et le soutien gouvernemental à leurs recherches, les multinationales du médicament sont devenues des « des monstres hyper-financiarisés », au service des actionnaires et de leurs dirigeants (3) . Entre 1999 et 2017, le chiffre d’affaires de 11 laboratoires parmi les plus importants au monde a été multiplié par deux [1], pour atteindre la somme de 395 milliards d’euros en 2017. La valeur des actifs a été multipliée par 3,3 pour atteindre 873 milliards d’euros. Les dividendes ont été multipliés par 3,6 pour atteindre 71,5 milliards d’euros en 2017 (pour des bénéfices n’ayant augmenté que de 44%) [4] (Figure 1).
Au total, pour 7 laboratoires qu’il est possible de suivre depuis 1990 (les directions s’employant à effacer les traces des exercices précédents), le chiffre d’affaires cumulé a été multiplié par plus de 6, les bénéfices par 5, l’actif par plus de 12, bien loin de l’évolution du bénéfice sur la période. Autrement dit, sur les 30 dernières années, la valorisation financière des principales industries pharmaceutiques a pris le pas sur tous les autres aspects de l’activité.
Par comparaison, l’impôt sur les sociétés demeure stable, à environ 13 milliards d’euros, celui-ci passant de 26 à 28% au cours des années 2000 à 19% en 2015 et 2016.

Figure 2 – Bénéfices et dividendes des 11 principaux laboratoires pharmaceutiques entre 1999 et 2017. Source : Gresea, Bastamag (5)
Sur les 1019 milliards d’euros de bénéfices cumulés entre 1999 et 2017, 91% ont été distribués aux actionnaires sous forme de dividende et de rachats d’actions (925 milliards), et sur les années qui suivent 2015, les sommes distribuées sont supérieures aux profits : la trésorerie ne sert plus à préparer l’avenir mais à nourrir l’appétit des actionnaires. (Figure 2).

Figure 3 – Dividendes encaissés par BlackRock et Vanguard en 2017. Source : Gresea, Bastamag, 16 janvier 2020
Ces actionnaires sont principalement des fonds d’investissement étasuniens : ainsi, BlackRock et Vanguard, les deux plus grands d’entre eux, cumulent ainsi chacun plus de 3 milliards d’euros de dividendes en une seule année (Figure 3). Les autres investisseurs sont des fonds de capital-risque (hedge funds) investissant par exemple pour s’assurer du contrôle de brevets stratégiques et faire monter les prix, un savoir-faire mis à profit par exemple par Gilead.
Dans un marché estimé à 1 200 milliards annuels (Figure 3), nous retrouvons parmi les multinationales les plus intenses en capital financier les protagonistes de la grippe de 2009, à savoir, Roche, Novartis et GlaxoSmithKline, avec ceux de la pandémie de 2019-2022 : Gilead, Pfizer, AstraZeneca, Johnson&Johnson, Eli Lily, Abbvie et Merck.

Figure 4 – Classement des 20 plus gros groupes pharmaceutiques selon leur chiffre d’affaires en 2019 (et part des ventes de médicaments sur prescription). Source : Mathilde Damjé, Derrière l’expression « Big Pharma », Lemonde.fr, 27 novembre 2020
L’industrie du vaccin est un secteur encore plus concentré que l’industrie du médicament dans sa globalité, et cinq enseignes – Johnson & Johnson, Pfizer, Merck, GSK et Sanofi – se partagent 80% d’un marché de 27 milliards annuels en temps ordinaire. Son organisation mondiale (recherche, finance, direction, influence) est dominée par le monde anglosaxon. L’usine du monde se situe en Inde, les essais sur l’homme principalement organisés en Inde, en Afrique du Sud et au Brésil (6).
Cette puissance financière sert notamment à rémunérer le train de vie des dirigeants, qui sont en France parmi les mieux payés du CAC 40 (Olivier Brandicourt, arrivé avec une « prime de bienvenue » de 4 millions d’euros et ayant perçu autour de 10 millions d’euros de rémunération entre 2016 et 2017) (7). Aux États-Unis, le secteur pharmaceutique est l’industrie qui assure les revenus les plus élevés à ses dirigeants (Pfizer, 26 millions de dollars ; Johnson&Johnson, 23 millions ; BristolMyersSquibb : 19 millions). Les patrons des firmes biotechnologiques, plus petites et inconnues (Vertex, Incyte, BioMarin ou United Therapeutics, etc.), destinées à vendre au prix fort un petit nombre de molécules, sont encore plus chers : Leonard S. Schleifer, le dirigeant de Regeneron, un partenaire historique de Sanofi avec quelques milliers d’employés, a reçu 26,5 millions de dollars en 2017 et plus de 28 millions en 2016.
L’influence et la fraude, éléments du business model

Tableau I – Somme des amendes de l’industrie pharmaceutique aux États-Unis depuis 2000. Surligné : compagnies pharmaceutiques de premier plan durant la pandémie de covid. Source : Violation Tracker, https://violationtracker.goodjobsfirst.org/industry/pharmaceuticals, consulté le 20 avril 2021.
Tous les moyens pour le profit, cela comprend également – comme nous le rappelle Laurent Mucchielli dans le tome 1 de La Doxa du covid – « une stratégie de trafic d’influence qui se trouve considérablement facilitée par l’évolution néolibérale des modes de gouvernance occidentaux. Ces derniers se caractérisent en effet par un effacement des frontières entre intérêts publics et intérêts privés » (8 p. 78)
L’influence et la fraude sont les éléments essentiels du business model. Avec 944 condamnations depuis 2000 dans un seul pays, les États-Unis, pour un montant de 56 milliards de dollars (Tableau I), nous ne sommes pas dans le cas de figure d’un dérapage isolé, mais d’un circuit – de la subvention faramineuse à l’amende tout aussi faramineuse – qui présente toutes les caractéristiques d’une corruption systémique (9) : ces caïds du médicament blanchissent leur responsabilité pénale auprès des tribunaux étasuniens à coup de milliards.
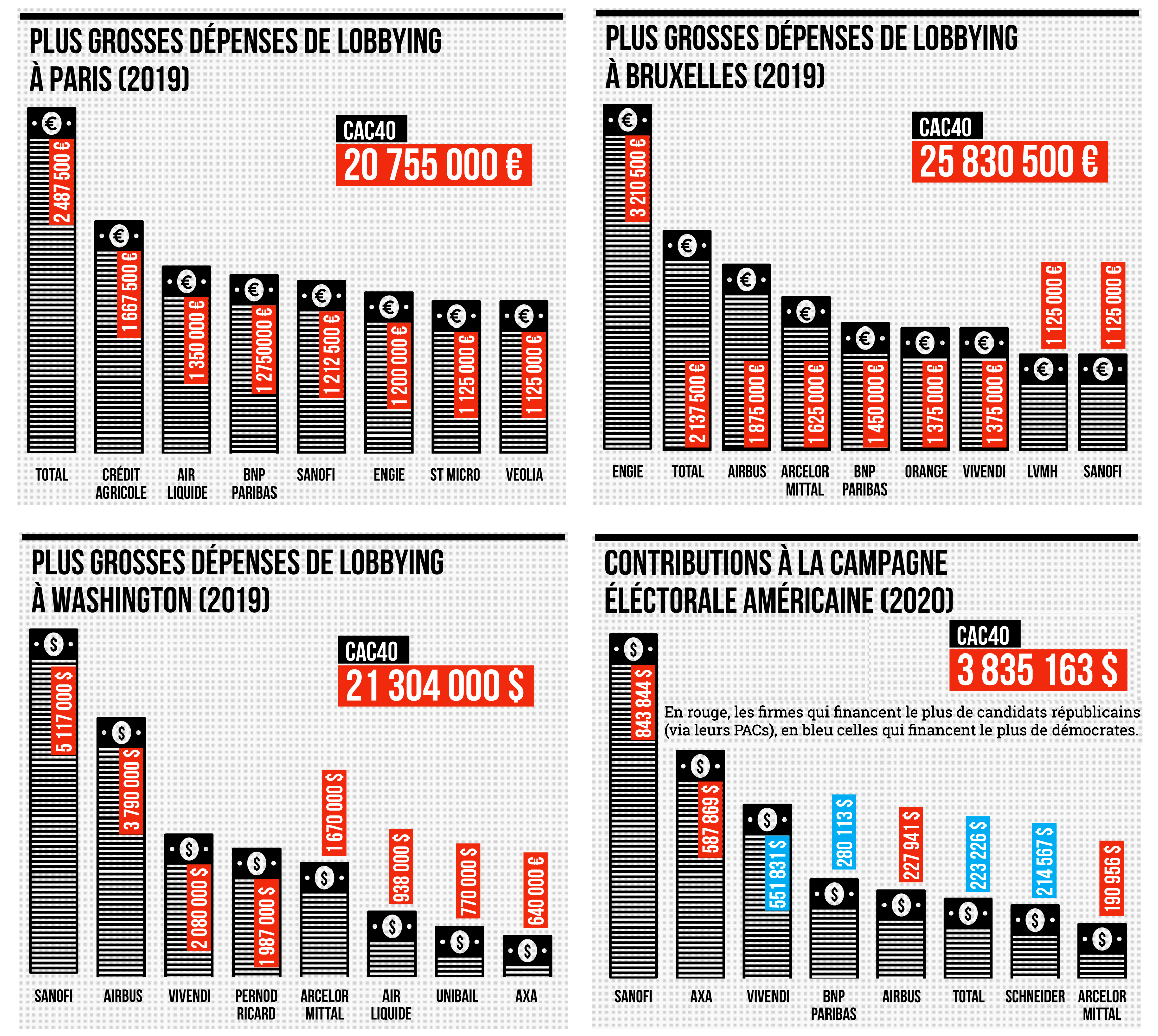
Figure 5 – Dépenses d’influence des entreprises du CAC 40, année 2019. Source : Observatoire des multinationales6
Au premier trimestre 2021, les dépenses de lobbying de l’industrie du médicament auprès du gouvernement étasunien s’élèvent à 92 millions de dollars (+6,3% par rapport à la même période de l’an dernier), des sommes bien au-delà de ce que consacrent les autres industries au lobbying (10).
En France, Sanofi est l’entreprise du CAC40 déclarant le plus de dépenses de lobbying (6,9 millions) suivie d’Airbus, de Total et d’Engie (3,8) (Figure 5). A Paris, Sanofi est au 5e rang. A Bruxelles, ce sont les énergéticiens, avec Airbus et Arcelor-Mittal, qui se déploient, et Sanofi n’apparaît qu’au 9e rang. Mais à Washington, Sanofi apparaît comme le plus gros lobbyiste du CAC40 (pour soutenir préférentiellement les Républicains) : en matière de politique du médicament, les choses sérieuses se négocient aux États-Unis.

Tableau II – Principaux événements infectieux an regard de leur mortalité aux XXe et XXIe siècles (la double ligne barrant le tableau après la pandémie du VIH représente la mise en place du réseau mondial d’alerte et d’action en cas d’épidémie (RMAA), celle figurant devant le covid signalant la fin d’un règlement international efficace
Ce n’est pas seulement par amour de la justice ou pour l’honneur de l’administration publique qu’il faut combattre cette influence des oligarchies politico-médico-financières sur la décision sanitaire, mais parce qu’une décision corrompue par des intérêts privés est d’abord une mauvaise décision. Pour s’en tenir à l’épisode le plus récent, celui de la pandémie de covid, une comparaison rapide nous montre qu’en matière de contrôle du risque infectieux, nous venons d’effacer l’acquis d’un siècle de progrès sanitaire pour nous retrouver comme à une époque où les institutions sanitaires n’existaient pas ou étaient balbutiantes. Alors que nous en payons un coût aujourd’hui insupportable, sans préjuger de ce que nous réserve l’avenir.
Étapes de l’instrumentalisation
Comment et jusqu’à quel point cette industrie est capable d’influer et d’altérer la décision sanitaire publique ? Nous pouvons mesurer la progression suivante depuis la France :
- Depuis 1990, la privatisation progressive du financement de l’OMS conduit à des politiques sanitaires conçues au profit de quelques-uns et à l’inefficacité du contrôle des menaces sanitaires de grande ampleur.
- En 2009-2010, avec la « gestion » de la grippe H1N1 apparaissent la captation des paramètres de suivi international de la pandémie et l’influence sur la commande publique mondiale pour l’acquisition et l’expérimentation en population générale de produits aux effets inconnus.
- En 2010-2012, la « gestion » des amphétamines masquées du laboratoire Servier (connue comme le scandale du Mediator®) laisse transparaître un contrôle efficace de nombreuses équipes médicales hospitalo-universitaires, celui de la presse scientifique et du système européen des agences sanitaires (11).
- Enfin, à partir de 2019, la « gestion » de la pandémie de covid laisse transparaître un large contrôle de la presse grand public comme de la décision publique, pour l’acquisition et l’expérimentation en population générale de produits inefficaces ou à l’efficacité incertaine et aux effets inconnus, et plus généralement pour la maîtrise des politiques de santé.
Privatisation de l’OMS
C’est au niveau de l’OMS, pensée dès 1948 comme une organisation internationale disposant d’un pouvoir normatif, que l’influence des stratégies privées semble avoir pénétré en premier. Dans les années 1970-1980, sous la présidence du Danois Halfdan Mahler (1973-1988), l’OMS travaille sur un ensemble de programmes d’intérêt général, tels qu’une liste de 200 médicaments essentiels, génériques reconnus efficaces. Elle parvient à l’éradication de la variole et développe la santé communautaire et la santé primaire dans une perspective de santé pour tous d’ici l’an 2000.
Désengagement des Etats et privatisation des actions internationales
Avec la vague néolibérale qui part des pays anglo-saxons dans les années quatre-vingt, les Etats se désengagent. Cette incertitude sur la disponibilité de recettes suffisantes pour pouvoir conduire des actions de long terme place l’OMS dans une situation nouvelle. Pour pouvoir faire face à ses engagements, le successeur du Dr Mahler, le Japonais Hiroshi Nakajima (1988-1998) met en place un « partenariat privé », principalement avec de grandes fondations étasuniennes. Les contributions fixes des États, la source normale de financement de l’OMS, ne cessent dès lors de diminuer au profit de ces contributions extra-budgétaires, qu’elles proviennent d’États, de fondations ou d’entreprises privées.
Mais, à la différence des contributions fixes, ces contributions volontaires permettent de décider de leur affectation à des actions précises. Les actions de l’OMS dépendent dès lors principalement de leurs financeurs et doivent s’ajuster aux intérêts qu’ils expriment.
Avec ce nouveau mode de dépendance viennent les affaires de corruption, qui entachent gravement les mandats du Dr Nakajima, ce qui fournit de nouveaux prétextes aux États pour diminuer leurs contributions fixes. Les directeurs suivants (Gro Harlem Brundtland, Lee Jong-Wook, Margaret Chan, Tedros Adhanom Ghebreyesus) ne parviennent pas à redresser la situation (12).
Sous le mandat de Mme Brundtland émerge une inflexion idéologique, la santé glissant selon Jean-Loup Motchane d’un droit universel vers un rôle de « simple moyen au service de la production », tandis que « les lobbies industriels défendent leurs intérêts […] dans l’ombre ». L’OMS glisse de programmes visant l’amélioration de l’état de santé des populations à la « gestion » d’événements critiques de grande ampleur.
En 2018-2019, le budget bisannuel de l’OMS est composé à 83% de contributions volontaires et seulement 17% de contributions fixes pour 5,62 milliards de budget bisannuel. Toutes contributions confondues, les quatre premiers financeurs sont quasi-exclusivement anglosaxons. Apparemment, c’est le gouvernement étasunien qui apparaît comme le premier contributeur mais, en comptant les financements croisés, c’est la fondation Bill et Melinda Gates qui monte au premier rang des financeurs de l’OMS.
Élaboration du plan contre les pandémies
C’est également à partir des années 1990, dans le sillage de la pandémie du sida, qu’un ensemble de nouvelles maladies rassemblées sous le terme de « maladies infectieuses émergentes », suscite un armement mondial contre les pandémies. La crainte d’une pandémie grippale aviaire A(H5N1) très meurtrière et qui serait devenue transmissible entre les hommes semble prendre l’OMS de court et questionne la crédibilité de son système d’alarme. Deux ans après la première manifestation chez l’homme du virus H5N1 hautement pathogène à Hong-Kong, l’organisation internationale produit en 1999 son premier Plan mondial de préparation à une pandémie de grippe. A partir de l’année 2000, elle met sur pied le réseau mondial d’alerte et d’action en cas d’épidémie (RMAA) (Global outbreak alert and response network ou GOARN), dont les missions sont les suivantes :
1) lutter contre la propagation internationale des épidémies
2) veiller à ce que les États touchés bénéficient rapidement d’une assistance
3) contribuer à la préparation aux épidémies et au renforcement des capacités à long terme. En 2005, l’OMS modifie le seul instrument contraignant de droit international en matière sanitaire, le Règlement sanitaire international (RSI), qui impose aux États membres d’informer la communauté médicale de manière urgente en cas d’apparition d’une épidémie et d’apporter toutes les informations nécessaires pour y faire face. C’est le seul instrument juridique international qui a force d’obligation dans tous les États membres. Enfin, en novembre 2005, l’OMS modifie une dernière fois son Plan mondial de préparation à une pandémie de grippe.
Ce plan est donc élaboré dans un contexte de désengagement des Etats et de privatisation des actions internationales. Il prévoit notamment une fabrique rapide de vaccins en cas d’alerte et une coordination internationale des épidémies par l’OMS. Mais la plupart des États, notamment la Chine et les Etats-Unis, ne sont pas prêts à lui reconnaître un tel pouvoir supranational.
Les États les plus riches, en lien avec les intérêts industriels qu’ils défendent, organisent leur système de santé indépendamment de l’OMS. Ils fondent leurs propres agences sanitaires, leurs propres dispositifs de surveillance et d’alerte – comme les Centers of Disease Control (CDC) aux États-Unis, aux budgets dix fois plus importants que ceux de l’OMS. A partir de 2006, les États négocient des accords avec les industriels couverts par le « secret des affaires » en s’engageant à acheter ce qu’ils produisent et en couvrant également le risque juridique, de telle sorte que l’industrie du médicament paraît assurée de s’enrichir sans mesure en cas de déclenchement d’une pandémie.
Gestion de la grippe A(H1N1) par l’OMS
La pandémie de grippe A(H1N1) d’origine avioporcine est pompeusement désignée comme « la première pandémie du XXIe siècle », mais c’est plutôt la « gestion » de cette pandémie par les autorités sanitaires qui constitue une « première », parce qu’elle laisse transparaître l’influence démesurée de l’industrie du médicament sur le pilotage des politiques sanitaires.
De façon inhabituelle, la maladie démarre au printemps. Plusieurs cas de grippe avec atteinte respiratoire sévère sont détectés en mars et avril 2009 au Mexique et à San Diego en Californie. Le 16 avril, les CDC isolent le nouveau virus dans un prélèvement effectué à San Diego. L’information est transmise à l’OMS. Les degrés de l’alerte sont alors franchis à grandes enjambées. Le 24 avril, l’OMS déclare une « urgence de santé publique de portée internationale » sans un seul décès attribuable au virus A(H1N1), mais avec un virus muté soi-disant « dans des gènes jamais rencontrés auparavant » (13).
Avec les 7 premiers décès, tous porteurs de maladies respiratoires préexistantes, la phase 4 sur les 6 phases de l’échelle pandémique est déclarée trois jours plus tard, le 27 avril (le monde était en phase 3 depuis 2005 dans l’attente d’une pandémie de grippe aviaire qui ne s’est pas déclarée). Le 29, le monde est en phase 5. Le 26-27 mai est déclarée une première transmission interhumaine hors Amérique.
Enfin, la pandémie est déclarée le 11 juin 2009, ce qui réveille les contrats dormants négociés entre les Etats et les industriels à l’issue de l’élaboration du plan de lutte contre les pandémies.
Un virus nouveau ?
Dans le plan mondial de 2005, « Une pandémie de grippe survient lorsque apparaît un virus nouveau contre lequel le système immunitaire humain est sans défense, donnant lieu à une épidémie mondiale avec un grand nombre de décès et de maladies ».
L’OMS signale ainsi dès le début de l’infection la présence d’un nouveau virus alors qu’il n’est pas encore isolé.
Le virus H1N1 lui-même est connu depuis des décennies pour sa faible virulence. Mais il est soutenu ici que la maladie est liée à un virus qui ne se recombine pas avec les souches de la grippe saisonnière, et qu’en cas de coinfection, le « nouveau virus » est plus contagieux que les souches saisonnières H3N2 (Brisbane/10/07 ou BR/10) ou H1N1 (Brisbane/59/07 ou BR/59) et prend le pas sur elles. On impose l’écriture virus grippe A(H1N1)« v » (pour « variant »). Le scénario de la pandémie de 1918 n’est pas officiellement exclu, alors que l’on sait depuis 2008 que la plus grande partie des décès étaient liés à la surinfection, désormais à la portée des médicaments antibiotiques. Cette éventualité est d’ailleurs évoquée en termes de certitudes, la seule inconnue restant le moment – supposé prochain – de son déclenchement.
Il apparaît rapidement que contrairement à la grippe saisonnière qui rend malade aux âges extrêmes de la vie, cette grippe H1N1 touche les personnes jeunes : 60% des malades ont moins de 18 ans. On ne constate quasiment aucune infection chez les personnes de plus de 60 ans : elles ont déjà été en contact avec le virus H1N1, et éventuellement avec d’anciens vaccins. Cette immunisation naturelle de la partie la plus âgée de la population correspond justement au tableau épidémiologique d’une grippe banale. Il est acquis dès le 22 mai que 10% des moins de 60 ans et 33% des plus de 60 ans ont déjà des anticorps contre ce « nouveau » virus.
Sa létalité est revue à la baisse en quelques semaines : de 7% au Mexique (contre 50% à 60% de mortalité habituelle pour la grippe aviaire), la létalité passe rapidement à 0,1% à 0,15% aux Etats-Unis. A partir de la mi-juin, les autorités renoncent à compter les patients infectés, le problème est géré par les généralistes. Seules les formes graves sont hospitalisées. Au 30 juin, la grippe a contaminé environ 78 000 malades dans 120 pays et territoires. Elle a tué 332 personnes, soit une mortalité de 0,4%.
Fin juin 2009, il apparaît que le virus en cause est banal et de virulence faible. L’état de pandémie mondiale est pourtant maintenu pendant encore plus d’un an, jusqu’au 10 août 2010. Le bilan final par l’OMS est de 18 500 décès, réévalués a posteriori en 2012 à 280 000 par les CDC, toujours dans les limites basses d’une grippe saisonnière, soit 250 000 à 500 000 décès par an.
Retrait du critère gravité
Dans le plan mondial de 2003 à mai 2009, « une pandémie de grippe survient lorsque apparaît un virus nouveau contre lequel le système immunitaire humain est sans défense, donnant lieu à une épidémie mondiale avec un grand nombre de décès et de maladies ».
Mais entre le 1er mai et le 9 mai 2009, alors que des éléments rassurants sont déjà disponibles, la définition de l’OMS de la pandémie est modifiée sur le site Internet et la date de cette modification est falsifiée, une manœuvre mise en évidence par Peter Doshi, alors doctorant à Harvard. La pandémie n’est plus définie que par son expansion géographique : il n’y a plus de différence entre pandémie grippale et grippe saisonnière.
Le 19 mai, lors d’une conférence de presse, une quinzaine d’États (dont le Royaume-Uni, le Japon et la Chine) demandent à l’OMS les raisons de cette modification. L’OMS affirme tenir compte de cette interrogation, et un « comité d’urgence » formé en avril se réunit, mais sans donner de réponse sur le fond. Cette réponse n’est apportée que le 11 juin 2009, sous la forme d’une déclaration d’état de pandémie, c’est-à-dire l’atteinte de la phase 6 de l’alarme sur les 6 possibles, tout en assortissant cette déclaration d’un avertissement sur sa « gravité modérée ».
L’alerte pandémique est donc déclarée juste après le changement de définition (le délai d’un mois n’étant que celui qu’a pris le « comité d’urgence » pour répondre), et celle-ci n’aurait pu être déclenchée sans cette falsification.
La commission d’enquête sénatoriale, en août 2010, estime que « la définition de la pandémie retenue par l’OMS […], en ne retenant pas de critère de gravité, […] n’a pas joué son rôle de « filtre » » (14). Elle n’a pas permis d’élaborer une panoplie de réponses graduées à la menace et a conduit les États à s’armer de façon massive de vaccins réalisés dans des conditions où l’innocuité n’a pas fait l’objet de toutes les attentions des fabricants et commercialisés à des conditions extrêmement favorables pour les fournisseurs de vaccins. Ce ne sera pas la dernière fois que l’industrie du médicament amène les États à des contrats léonins au mépris de la santé publique.
Une stratégie vaccinale risquée
Le vaccin contre la souche dite pandémique « A/California/07/2009 (H1N1)v » est disponible à compter de septembre 2009. Mais la stratégie vaccinale recommandée par l’OMS apparaît curieuse pour une pandémie de « gravité modérée » : deux injections vaccinales sont prévues, ce qui constitue une première en matière de vaccination antigrippale, hors grippe aviaire, sur l’argument trompeur d’une pandémie causée par un virus « nouveau ».
C’est l’occasion pour les fabricants de vaccins d’une expérimentation en population générale de nouveaux produits. Au lieu d’ajouter, comme chaque année, des particules antigéniques de ce soi-disant « nouveau » virus H1N1 dans les vaccins contre la grippe saisonnière, les préparations vaccinales recommandées sont brevetées et contiennent des adjuvants non testés.
Le vaccin OptaFlu® de Novartis utilise des cellules tumorales comme support de culture des virus, une technique jamais tentée auparavant : l’Agence européenne du médicament lui accorde son autorisation alors qu’aucun test préalable d’innocuité n’est réalisé. Le contrat est résilié en Allemagne, mais pas en France, où le lien entre le cancer et l’injection n’est pas recherché dans le dispositif de recueil des effets secondaires.
Pour une pandémie de « gravité modérée », la plupart des États se trouvent ainsi dans la situation d’injecter à leur population des produits dont certains n’ont été précédés d’aucune étude particulière, rendant leur stratégie vaccinale hasardeuse. Et dans le cas où un lien entre le vaccin et l’effet secondaire pourrait être établi, rappelons que les industries ont négocié dans le secret pour que les États se chargent de l’assumer. Ainsi, selon Wolfgang Wodarg, auditionné par la Commission d’enquête de l’Assemblée Nationale, le vaccin utilisé en Australie a conduit à une fièvre supérieure à 39°C chez 30% à 50% des enfants, et « en Allemagne, sur 2 000 effets secondaires, environ 600 sont des cas sévères. La mortalité due à la vaccination est comparable aux victimes que fait la maladie. Le bénéfice est donc très douteux ».
Le spectre de la pandémie a ainsi été manipulé pour faire accepter à la population un niveau de risque personnel déraisonnable au regard du « péril » encouru, avec toutefois peu de succès en 2009.
Une gestion opaque des intérêts
Selon une enquête menée par les journalistes britanniques Deborah Cohen et Philip Carter (15), de nombreux liens d’intérêts entre les experts de l’OMS et les industriels ne sont pas déclarés, et lorsqu’ils le sont, ils laissent apparaître des communautés étroites d’intérêt entre les fabricants de vaccins et les experts mandatés pour justifier les décisions prises au nom de la collectivité. Or ces derniers jouent un rôle clé dans la stratégie internationale en ce domaine depuis la publication des premières lignes directrices pour un plan pandémie grippale en 1999.
Le plan antipandémique de 1999 précise qu’il a été réalisé « en collaboration avec l’European Scientific Working Group on Influenza (ESWI) », créé en 1992, mais l’OMS ne précise nulle part que « l’ESWI est entièrement financé par Roche et les autres fabricants de vaccins ». La commission sénatoriale rapporte en outre que l’ESWI « assume ouvertement depuis 1998 un rôle de lobbying en faveur de la nécessité de la vaccination contre la grippe, du recours aux antiviraux et de la constitution de stocks. Ce lobbying s’exerce à plusieurs niveaux (l’opinion publique, les professionnels, notamment de santé, pouvant influencer les hommes politiques, enfin les décideurs publics et les hommes politiques eux-mêmes) ».
Son président, le professeur Albert Osterhaus (Université Erasme, Rotterdam), Karl Nicholson (Leicester), Frederick Hayden (Université de Virginie), le finlandais Juhani Eskola ont été rétribués et ont publié des articles à l’appui de l’intérêt d’antiviraux tels que le Tamiflu® de Roche ou le Relenza® de Glaxo-SmithKline, des médicaments dont l’efficacité a par la suite été remise en cause.
Un autre groupe d’experts stratégique sur la vaccination (Strategic Advisory Group of Experts ou SAGE) a été créé par la Directrice générale de l’OMS en 1999, Gro Harlem Brundtland. C’est le groupe consultatif principal de l’OMS pour les vaccins et la vaccination. Rapportant directement à la directrice générale, Margaret Chan, il est composé de quinze membres. Il est appuyé par cinq sous-groupes : coqueluche, grippe A(H1N1), grippe A(H5N1), poliomyélite et rougeole.
Parmi les experts travaillant pour la grippe A(H1N1), trois sont particulièrement impliqués dans l’industrie du médicament : l’un est consultant à Novartis, les deux autres obtiennent des financements pour leurs recherches, l’un de Merck, l’autre de Baxter, GSK et Sanofi (16).
L’OMS est également stigmatisée pour les conflits d’intérêts du « comité d’urgence », structure ad hoc mise en place en avril 2009 par la directrice générale de l’OMS pour décider du moment auquel déclencher la phase 6 de la pandémie, en application des dispositions de l’article 48 du RSI. La directrice y nomme les experts de son choix. C’est donc ce groupe d’experts qui a conseillé ce basculement le 11 juin 2009. L’OMS garde leurs noms secrets, à l’exception de celui de son président, jusqu’à la sortie officielle de la phase pandémique, au milieu de l’été 2010. Les explications du porte-parole, Gregory Hartl, pour justifier cette étendue du secret sont peu convaincantes : « chaque fois qu’elle réunit des experts, l’OMS leur fait remplir une déclaration d’intérêts, mais elle ne les publie pas car elles contiennent beaucoup d’informations d’ordre privé ». Celles que Margaret Chan, la directrice générale, présente en réponse à l’enquête de Deborah Cohen et Philip Carter ne le sont pas davantage : « Notre décision de ne pas rendre ces noms publics était motivée par la volonté de protéger les experts d’influences commerciales ou autres », comme si c’était la transparence des liens d’intérêts qui soumettait le groupe aux « influences commerciales » !
Conséquences pour l’OMS
A l’instar de la plupart des institutions internationales, l’OMS apparaît donc produire des politiques et des recommandations conformes aux intérêts de ses principaux financeurs (États et les fondations privées anglo-saxonnes) mais inadaptées aux pays les plus pauvres, alors que les populations de ces pays sont les plus exposées à une menace pandémique consistante. En conséquence, la communauté internationale réagit mal aux menaces sanitaires dépassant les frontières nationales, et la focalisation des ressources de l’OMS sur les événements sanitaires les plus profitables pour les financeurs laisse dans l’ombre de nombreuses menaces sur lesquelles il serait possible d’agir avec une efficacité bien plus assurée, que ce soit dans la lutte contre d’autres « objets maladie » – rougeole, tuberculose, paludisme – mais aussi contre d’autres menaces planétaires : menace nucléaire, rupture climatique, effondrement des écosystèmes, pollution des milieux.
Ainsi gouvernée, l’OMS n’est plus le « phare de la santé mondiale », selon les termes du professeur Gentilini (17) , mais une organisation soumise aux intérêts de ses financeurs et de ses conseilleurs.
Conclusion : Où en sommes-nous ?
Depuis la fin de la « pandémie » de grippe H1N1, le secteur sanitaire est toujours aux avant-postes de cette colonisation des institutions par les intérêts privés. Aux États-Unis par exemple, c’est Alex Azar, le lobbyiste puis directeur de la filiale étasunienne de l’industriel Eli Lily, qui est nommé en 2017 secrétaire à la santé et se trouve à ce titre responsable des (CDC) au moment de l’émergence du covid aux Etats-Unis, avec le succès que l’on sait.
En France, début mars 2022, le gouvernement présente un plan visant à « investir pour mieux répondre aux maladies émergentes infectieuses ». Sa présentation sur le site du ministère (Fig. 6) ne relève plus des questions sanitaires, mais de l’économie. Le gouvernement propose d’investir massivement sur « une chaîne de valeur complète » de produits actifs sur l’expression génétique des personnes, en l’occurrence « la technologie ARNm » (en mettant de côté l’inversion des lettres typographiques sur le site du gouvernement). Ce plan s’annonce comme « une nouvelle étape clé » d’un business-plan dont la première étape a été – si l’on a bien compris le texte – l’expérimentation en population générale, envers et contre tout, des premières productions de cette « chaîne de valeur ».

Figure 6 – Présentation du Plan d’investissement « France 2030 – Investir pour mieux répondre aux maladies émergentes infectieuses », consulté le 8 mars 2022.
https://www.gouvernement.fr/france-2030-investir-pour-mieux-repondre-aux-maladies-emergentes-infectieuses
L’éditorial du dossier de presse rédigé par le Premier ministre ne contredit en rien cette conception marchande de la « gestion de la pandémie » puisqu’il y apparaît qu’un tel « dispositif complet et cohérent de réponse aux crises sanitaires inscrit dans la durée » n’est que l’« une des ambitions du Plan Innovation Santé 2030 » (18).


Figure 7 – Les PDG des multinationales semblent décider seuls de questions de santé publique. Haut : Le Monde, 8 mars 2022. Bas : Le Courrier du soir, 14 mars 2022.
Inversement, ce sont les PDG des industries du médicament qui présentent leur « plan de lutte pour les futures pandémies » (comme le 8 mars dernier celui de Moderna, double champion des subventions publiques et de l’évasion fiscale), ou « tranchent » à la place des agences sanitaires (comme celui de la multinationale multicondamnée Pfizer).
Une gestion des pandémies en forme de business-plan
Nous pouvons maintenant trouver une cohérence nouvelle à ce que nous désignons ici comme « gestion » des pandémies à l’échelle internationale, en prenant pour référence celle de la pandémie de covid à partir de la fin de l’année 2019. Celle-ci se caractérise par des expériences hasardeuses en laboratoire dont il est difficile de discerner ce qui relève de nouvelles armes biologiques ou de modélisations à fin de mise au point de nouveaux produits médicamenteux, tant ces expériences sont entourées de secrets et d’intérêts mêlés. Pour le covid, ce sont des expériences de « gain de fonction » financées par des autorités sanitaires étasuniennes et secrètement mises en œuvre, en contradiction du moratoire décidé par leur propre administration.
Cette « gestion » se poursuit par la volonté des financeurs publics et privés d’imposer la vaccination – notamment sous sa forme la plus hasardeuse, la thérapie génique – comme forme privilégiée de réponse aux maladies infectieuses, et demain sans doute à d’autres « objets-maladie », quitte à assortir cette intervention systématique sur les corps de l’usage d’autres produits à l’efficacité douteuse et aux effets secondaires inconnus, en écartant au besoin des traitements efficaces qui sont le cas échéant interdits de prescription. Il importe visiblement peu que ce business-plan déguisé en politique vaccinale soit désastreux pour la santé de la population, pourvu qu’il soit cohérent avec la volonté et les intérêts des entreprises du médicament.
Cette première étape du business-plan est suivie en France de la seconde étape, à savoir la mise en place d’une « chaîne de valeur complète sur la technologie ARNm », unique réponse substantielle des pouvoirs publics à la préparation des pandémies à venir, alors même qu’elle n’a nullement fait preuve de son efficacité dans celle du covid.
Enjeux pour une réappropriation de la santé par l’autorité publique
Nous ne pouvons dans ce document que lister les principaux enjeux pour éviter que les intérêts privés se taillent un boulevard dans la décision sanitaire publique et qu’inviter les agents publics à s’en saisir sans délai.
- Le premier enjeu est la nécessité d’une organisation internationale consistante des services de santé, dont la faiblesse actuelle nourrit celle de la réponse sanitaire aux grandes menaces. Nous devons réaffirmer le rôle de l’OMS dans son rôle de coordination des crises sanitaires mondiales et son autorité en matière de conception et de renouvellement des formes de risque sanitaire. Le premier chantier est l’indépendance de l’OMS, avec la nécessité de restaurer une stabilité financière suffisante de son budget sur une base pluriannuelle. Le second chantier est le renforcement de son expertise internationale, les déterminants de santé tendant à devenir planétaires.
- Le second enjeu est le renforcement de la puissance publique par rapport aux intérêts particuliers, son effacement actuel nous conduisant vers un risque de « désinstitutionnalisation » sanitaire : les institutions sanitaires mises en place sur le temps long sont-elles encore en mesure de contenir les intérêts particuliers dans des politiques d’intérêt collectif démocratiquement conçues, ou bien ces intérêts ont-ils déjà pris le contrôle des institutions pour les neutraliser, les ruiner voire les détruire ? De l’issue de cette question dépend non seulement la santé de la population, mais également l’avenir de nos sociétés d’inspiration démocratique.
- Le troisième enjeu est celui de la possibilité d’un traitement scientifique des grandes questions de santé qui soit indépendant des intérêts particuliers. Cette possibilité suppose d’inverser la tendance actuelle à la vassalisation de l’expertise à caractère scientifique au pouvoir politico-financier, dont le sabotage en France du navire-amiral de la lutte contre le péril infectieux, à savoir l’Institut Hospitalo-universitaire Méditerranée Infection, est un signal inquiétant.
- Le quatrième enjeu est la restauration de l’autorité publique, seule en mesure de mettre fin à ce capitalisme du désastre dont les industries du médicament constituent le fer de lance. Cette autorité ne découlera en aucune manière d’oukases plus ou moins habiles décidées dans le secret, mais du travail avec les associations de malades, du partage de l’expérience, de l’expérimentation conforme aux engagements internationaux de la France, de l’argumentation explicite et de la délibération publique.

Figure 8 – Répartition des émissions de gaz à effet de serre du secteur de la santé. Source : The Shift Project, 202112
- Terminons sur un cinquième enjeu, non substantiellement traité jusqu’à présent, mais étroitement lié à la présence des intérêts industriels dans les décisions sanitaires publiques. Nous savons aujourd’hui que le fonctionnement du système hospitalier produit 46 millions de tonnes de CO2eq, soit 8% de l’empreinte carbone de la France (hypothèse basse) (19), et que les produits médicamenteux, avec les dispositifs médicaux, comptent pour plus de la moitié de cette empreinte, soit plus de 4% de l’empreinte carbone nationale (sans intégrer sa composante capitalistique). Si le système de santé est appelé à cesser de nuire à la santé des personnes et des populations, la physique du globe nous impose de baisser ses émissions de 8% à 10% par an.
Considérons donc sans attendre par quoi nous pouvons commencer ce chantier low-tech qui donnera sans équivoque de meilleurs résultats que la « technologie ARNm » pour préserver notre santé.
Michel CUCCHI
Mars 2022
Conflits d’intérêts : « Je m’exprime en citoyen engagé pour faire part de réflexions et travaux poursuivis sur plusieurs années et que l’actualité récente m’a conduit à réexaminer à nouveaux frais. Je n’ai pas de conflit ou de lien d’intérêt à déclarer. »
(*) Ce travail a donné lieu à une présentation orale lors du CSI n° 46 du 10 mars 2022
Notes et sources
- Pinçon M, Pinçon-Charlot M, L’argent sans foi ni loi. Les éditions Textuel, Paris, août 2012.
- Wright Mills C, L’élite au pouvoir. Editions Agone, collection « l’ordre des choses », Marseille, 2012 (titre original : The Power Elite, 1956 ; première édition française : Maspero, Paris, 1969).
- En 1999, le chiffre d’affaires des 5 entreprises les plus puissantes (Novartis, Pfizer, Johnson & Johnson, Roche, Sanofi) se situe entre 40 et 45 milliards de dollars US.
- Source : site Mirador du Gresea.
- Petitjean O, 1000 milliards d’euros de profits en vingt ans : comment les labos sont devenus des monstres financiers. Bastamag, 16 janvier 2019. https://www.bastamag.net/webdocs/pharmapapers/le-megabusiness-des-labos/1000-milliards-d-euros-de-profits-en-vingt-ans-comment-les-labos-sont-devenus-des-monstres-financiers/
- Patrice Gibertie, CSI n°29, 26 octobre 2021.
- https://multinationales.org/Le-patron-moyen-du-CAC40-a-gagne-4-68-millions-d-euros-en-2017
- Mucchielli L, La Doxa du covid. Tome 1 – Peur, anxiété, corruption et démocratie. Bastia, Éditions Éoliennes, février 2022.
- Gotzsche PC, Remèdes mortels et crime organisé – Comment l’industrie pharmaceutique a corrompu les services de santé. Presses de l’Université de Laval, octobre 2019.
- http://www.opensecrets.org/news/2021/05/big-pharma-shatters-q1-lobby/, 5 mai 2021. Cette dépense n’a pas empêché le Président Biden de se prononcer en faveur de la levée des brevets sur les vaccins anticovids en mai 2021, une brevetabilité interdite jusqu’en 1959.
- Cette « gestion » du risque médicamenteux par les institutions de santé n’est pas traités dans le cadre du présent document.
- Chloé Maurel, L’OMS et la gestion des crises sanitaires mondiales. MNLE, 18 mars 2020. https://www.mnle.fr/loms-et-la-gestion-des-crises-sanitaires-mondiales/
- Lemonde.fr/AFP, La grippe porcine, « une urgence de santé publique » pour l’OMS, 26 avril 2009.
- Milon A, Autain F, Rapport au Sénat sur le rôle des firmes pharmaceutiques dans la gestion par le Gouvernement de la grippe A (H1N1)v, 5 août 2010.
- Cohen D, Carter P, WHO and the pandemic flu « conspiracies ». British Medical Journal, 3 juin 2010. Doi: 10.1136/bmj.c2912
- Syfuss-Arnaud S, La vérité sur… les liens entre l’OMS et les labos. Challenges, 4 mars 2010, 70-71.
- Lagarde J-C, Door J-P, Rapport fait au nom de la commission d’enquête sur la manière dont a été programmée, expliquée et gérée la campagne de vaccination contre la grippe A(H1N1). Assemblée Nationale, 6 juillet 2010.
- Gouvernement, France 2020 : Investir pour mieux répondre aux maladies infectieuses émergentes. Dossier de presse, 7 mars 2022. https://www.gouvernement.fr/sites/default/files/contenu/piece-jointe/2022/03/dp_france_2030_mie_sanofi_07032022_bis.pdf
- Marrauld L (coord.), Décarboner la santé pour soigner durablement. Rapport final, The Shit Project, novembre 2021. https://theshiftproject.org/article/decarboner-sante-rapport-2021/












Merci beaucoup pour cette analyse pragmatique de l’influence des lobbies pharmaceutiques et financiers.
J’ajouterais cependant un enjeu essentiel pour la réappropriation de la santé : la remise à plat de la science. Celle-ci est depuis longtemps détournée par ces mêmes puissances ; un changement de paradigme est à la clé.
https://www.aimsib.org/2019/03/10/et-si-notre-organisme-netait-pas-du-tout-sterile-un-siecle-derreurs-scientifiques/
C’est le troisième enjeu de ma conclusion.
Et ce troisième enjeu irait jusqu’à la remise en question des dogmes ancrés ? j’attends çà avec impatience.
Pour moi cela passe par une prise de connaissance des travaux écartés de manière systématique afin que ceux-ci n’aient pas inutiles et feraient gagner tant de temps aux chercheurs. Cela va de Béchamp à Tissot et plus récemment Gaston Naessens, Stefan Lanka.
Vous y êtes-vous intéressé ?
https://www.bonnes-habitudes.fr/comprendre/polymorphisme-microbien/
https://www.bonnes-habitudes.fr/2022/01/26/science-avez-vous-dit/
Par un raisonnement vicieux, l’on pourrait argumenter que la corruption/perversion/l’inefficacité dans le milieux de la santé et du médicament équivaut à autant de perte de qualité de vie, ou de vies tout court et moins de vies = moins de consommation/pollution par corollaire dans tous les autres domaines; et donc plus d’écologie…
Ce n’est pas un raisonnement vicieux: c’est tout à fait cela. La conclusion lie la corruption et la pollution, et donc un combat écologique qui suppose en préalable une lutte contre la corruption.
Les gouvernements ont-ils intérêt à soigner la population ou développer l’industrie pharmaceutique ? Les virus vont circuler !! Ils sont inoffensifs pour la majorité de la population.
Laissez les enfants vivre normalement ; sans masque !!!
UN FRAGILE VACCINE OU PAS RESTE UN FRAGILE FACE AU COVID !
LA SOLUTION ; SE RENFORCER PEVENTIVEMENT ! Les molécules qui soignent ce virus dès les premiers symptômes, existent et fonctionnent.
Les malades les plus gravement atteints avaient une carence en sélénium et en zinc au moment de leur admission.
Il faut donc se renforcer préventivement ; si possible de façon naturelle ; eau de mer à 30 gr de sel par litre vaporisée dans les narines pour les muqueuses et de l’ail frais non cuit 1 c à café pressé dans les repas pour les poumons ; tous les jours entre autres actions zinc, diet, exercices et vitamines C; D ; à votre santé ….
https://fb.me/Ivan.atelier.philo.Presles
Magnifique article. Mais je relève dans le tableau des morts pendant les guerres et maladies 6 millions de morts dans le monde dû au Covid. Mais ce nombre reflète celui de la doxa officielle. Ce nombre ne fait aucune distinction entre les décès dû au Covid et celui avec le Covid mais pour autre cause. Voir ce très intelligent Tweet Discussion
Voir les nouveaux Tweets
Conversation
Claudina MICHAL-TEITELBAUM
@MartinFierro769
1/n Préoccupant. Carl Heneghan qui n’est autre que le fondateur et directeur du centre EBM d’Oxord et le rédacteur en chef du BMJ EBM a été censuré par twitter.
tout cela sans compter les morts de la tuberculose, 1,2 million par année avec une recrudescence pendant la pandémie https://www.lemonde.fr/planete/article/2021/10/14/les-deces-dus-a-la-tuberculose-en-hausse-en-raison-du-covid-19_6098376_3244.html
Ces 1 millions et demi de morts par an sont compris dans les 6 millions, avec le surplus, alors qu’ils seraient décédés de toute< façons sans le Covid.
Donc le comptage ne reflète pas la réalité.
Le lien c’est : https://twitter.com/MartinFierro769/status/1508427783365705742
Quant au nombre de morts par la tuberculose chaque année c’est bien 1,5 millions en moyenne chaque année et on n’en parle pas.
Pour la Grippe Espagnole c’est pareil, à cette époque, un tiers de la population mondiale avait la tuberculose…
Pour la tuberculose, c’était environ un million de morts par an, avec une tendance à la baisse progressive, mais ce nombre a spectaculairement augmenté en 2021 (1,5 million), pour la première fois depuis dix ans, et cette augmentation est attribuée à des mauvais choix de l’OMS, crispée qu’elle est sur une vaccination inefficace et toxique sous l’influence de financeurs privés (notamment le GAVI financé par la fondation Gates), forcément au détriment d’autres priorités (le budget de l’OMS est gelé depuis 1982).
Un article trèèès intéressant sur la surmortalité des jeunes en ces temps d’injections de « vaccins » anti Covid : https://www.francesoir.fr/societe-sante/surmortalite-en-europe-chez-les-jeunes-depuis-cet-ete « Surmortalité des jeunes en Europe depuis l’été : pourquoi le Sénat refuse-t-il de publier les données? »
Ca devrait plaire à Bernard.
Moi aussi, Inoxydable, ce chiffre officiel me choque.
Il est temps que les analyses d’experts interrogés par l’avocat Reiner Fuellmich dans le cadre du « grand jury » populaire.
Cette intervention en particulier : https://infovf.com/video/bryan-ardis-les-degats-remdesivir-grand-jury-jour–12093.html
pardon je vais trop vite à poster mon commentaire, je termine ma phrase : « Il est temps que les analyses d’experts interrogés par l’avocat Reiner Fuellmich dans le cadre du « grand jury » populaire » soient diffusées
Oui il est grand temps que le grand jury pose de serieuse questions
Bonsoir, grand Merci, bien a vous,
La FDA a autorisé «l’utilisation d’urgence» de la 4ème injection des vaccins à ARNm Pfizer et Moderna pour les personnes de 50 ans et plus.
https://lecourrierdesstrateges.fr/2022/03/30/vaccin-covid-un-consultant-de-loms-reconnait-linutilite-de-la-4e-dose/
___________________________
Les électeurs positifs à la #COVID19 pourront aller voter à l’élection présidentielle, annonce Gabriel #Attal.
___________________________
Qui a conseillé au #Sénat de refuser de donner les chiffres des morts selon leur statut v acc in aI?
Car il y a simplement trop de morts entre 15-44 ans depuis l’été 2021 pour l’ignorer. (source Euromomo)
https://twitter.com/mmtchi/status/1508849304806604802
__________________________
https://twitter.com/anecdotesdefou/status/1500955811358687235
Le CO2 coupable du changement climatique. Encore un dogme scientiste « propagandé » pour des intérêts privés et l’enrichissement des ultra-riches, les mêmes qui ont orchestré cette plandémie.
Sans CO2, pas de plantes, pas de vie. Le GIEC est aussi instrumentalisé par des privés. On peut dire que l’ONU est gangrené de partout, qu’aucune de ses organisations ne sont encore indépendantes et fiables, si elles l’ont jamais été. C’est l’argent qui dirige, c’est la planète finance.
Voir les travaux d’autres scientifiques qui ne sont pas d’accord avec le GIEC, mais qui bien entendu sont mis de côté. Ils subissent le même traitement que les scientifiques qui s’expriment sur le danger des injections et la folie covidiste.
Le responsable du changement climatique, c’est l’activité solaire, et l’homme n’y peut rien. Par contre, il reste entièrement responsable de la destruction des écosystèmes partout, par la pollution, la prédation et la folie productiviste. Le livre récent de l’économiste Hélène Tordjman est très explicite : La croissance verte contre la nature; Critique de l’écologie marchande
Et l’agenda 2030, c’est l’inventaire de toutes les ressources de la planète, qui sont accaparées par les mêmes chefs d’orchestre. La banque de gènes dans le permafrost, les objectifs du « Développement durable »… Le « réchauffement » climatique leur permet de s’enrichir encore en taxant et dépossédant les populations du peu qu’il leur reste et en imposant des restrictions toujours plus fortes pendant qu’ils naviguent dans un de leurs yachts à quelques centaines de millions d’euros.
L’homme est pour ces criminels une ressource comme une autre, c’est dire l’utilitarisme horrible. Son patrimoine génétique est en phase d’accaparement lui aussi. L’OMS le favorise d’ailleurs, voir ses publications de l’été 2021: WHO issues new recommendations on human genome editing for the advancement of public health.
Bien entendu, le prétexte de la santé publique est toujours repris. On pleure presque devant tant de dévouement. (ironique)
Voir aussi les informations du Dr David E. Martin, expert en langue génomique et spécialiste des brevets : ils sont en train de modifier le génome de l’homme, à son insu ou contre sa volonté (CRISPR). Avec les injections et probablement aussi les PCR. Sans parler de la stérilisation ou du meurtre des personnes qui succombent aux doses.
Ces entreprises privées nous voient comme de la marchandise. L’eugénisme et le génocide en marche ne peuvent que s’amplifier si on ne les neutralise pas.
Curieux quand même : depuis qu’on est passé à l’heure d’été, il fait un froid de canard…
« Sans CO2, pas de plantes, pas de vie. »
Il en faut peu dans l’atmosphère pour assurer le cycle de la vie de vos chères plantes, 278 ppm à l’ère pré-industrielle suffisaient. Aujourd’hui à 414 ppm, soit une augmentation de 50% en 150 ans, c’est certainement sans conséquence, n’est-ce pas.
Prenons l’oxygène, un autre gaz indispensable à la vie à une concentration de 19% à 21% dans l’atmosphère. En dessous de 19% ou au-dessus de 23% (10% d’écart), ça devient dangereux voir mortel. Ça vous tenterait d’essayer de respirer avec 50% d’oxygène de plus ou de moins?
Mais parlons températures, Inoxydable qui se plaint de la météo dans son patelin devrait vite aller prendre des vacances en Inde ou au Pakistan. Je suis sûr qu’il apprécierait les 50°C record qu’ils ont eu il y a quelques jours.
Les oiseaux n’arrivaient même plus à voler.
L’été 2022 sera l’un des 5 plus frais des 15 prochaines années, mais vous pouvez mettre vos chandails au placard quand même. Il ne fera pas froid.
Créozote a l’air d’en connaître un rayon sur la météo, le climat et la botanique, s’il ou elle veut nous pondre un article de fond l’aimsib sera très preneuse
Hmm, curieux, mon commentaire précédent a disparu.
Pourtant, j’étais invité par un éminent climato… membre de l’aimsib à m’exprimer.
Ouais, dommage.
Sans doute trop hors-sujet.
Oh, maitenant je vois mon commentaire précédent, et l’invitation du Dr Vincent Reliquet à m’exprimer.
Encore un miracle du monde numérique.
Pourquoi l’aimsib serait-elle preneuse d’un article de fond sur le changement climatique? C’est hors-sujet, comme les déviations de @mirko et d’@inoxydable, ainsi que la mienne.
Pas besoin de voyager, ça se passe pas loin de chez vous.
Pourquoi? Parce que le climat influence profondément la vie, donc la santé des plantes, des animaux, des hommes donc. Je confirme l’intérêt de l’aimsib pour un tel article.
Au sujet de « la restauration de l’autorité publique »
Ce « capitalisme du désastre » n’aurait jamais pu voir le jour sans la complicité active des politiciens dans la plupart des pays. Ils y ont pleinement participé. De même qu’ils ont participé à enrichir les banquiers privés. Ainsi, les risques et conséquences sont payés par les populations, les bénéfices engrangés par les privés. C’est quand même incroyable.
Il faudrait donc assainir les systèmes politiques corrompus partout. Les politiciens ont trahi les peuples, et cela dure depuis plusieurs décennies. Maintenant, les oligarques privés sont tellement riches, qu’ils peuvent soudoyer et corrompre autant qu’ils le veulent. Il sera très difficile de changer la situation.
Vaccins VS Self infection :
https://twitter.com/FranceRsistanc1/status/1510157291789688834 Fauci
Qui l’eut cru…
Bonjour Inoxydable,
Il a bien rajeuni l’ fauci, observez-le bien !
il ne nous reste plus qu’à prier : https://www.biorxiv.org/content/10.1101/2021.12.16.472920v1