L’année 2024 semble commencer sur les chapeaux de roues pour les clowns tristes de la science, il semble urgent pour certains de monter des contre-feux médiatiques afin de détourner l’attention du public face au déferlement actuel des révélations catastrophiques autour des produits à ARNm. Après la honte consommée du Lancetgate de Chicago [*] où l’on apprenait qu’une call-girl pouvait se mêler de thérapeutique antivirale, voici une réponse tout aussi consternante nous venant du pays des œufs en meurette, Lyon. L’hydroxychloroquine aurait tué des malades à la pelle : puisqu’on vous le redit c’est que ça doit être vrai, à moins qu’en suivant les explications lumineuses de Véronique Baudoux on puisse comprendre que le comique de répétition trouve finalement sa limite… Bonne lecture.

|
|
« Dr Lega, votre analyse est un ramassis d’inepties qui déshonorent notre profession et qui ne peuvent trouver leur source que dans l’incompétence ou la malhonnêteté. Vous n’imaginez pas à quel point j’aimerais me tromper et trouver dans votre réponse des arguments qui me donnent tort… »
Dr Alain Colignon (**)

Introduction
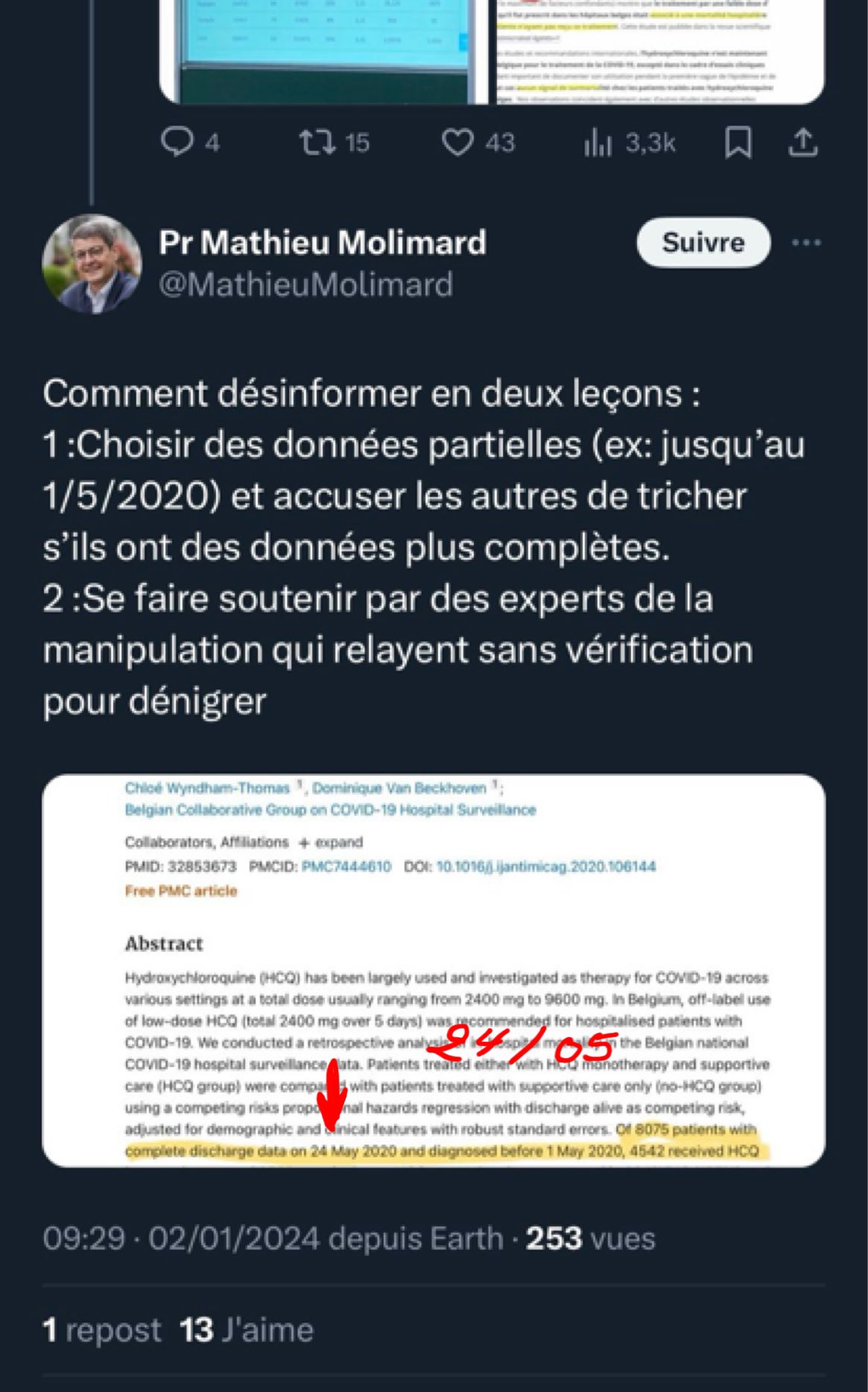
Le Pr Molimard, intervenant en défense du Dr JC. Lega, estime que ma critique des chiffres belges utilisés dans la modélisation affirmant que l’HCQ a tué16 000 personnes en Europe durant la première vague est de la désinformation. Selon lui, avec des données complètes, les chiffres belges seraient corrects.

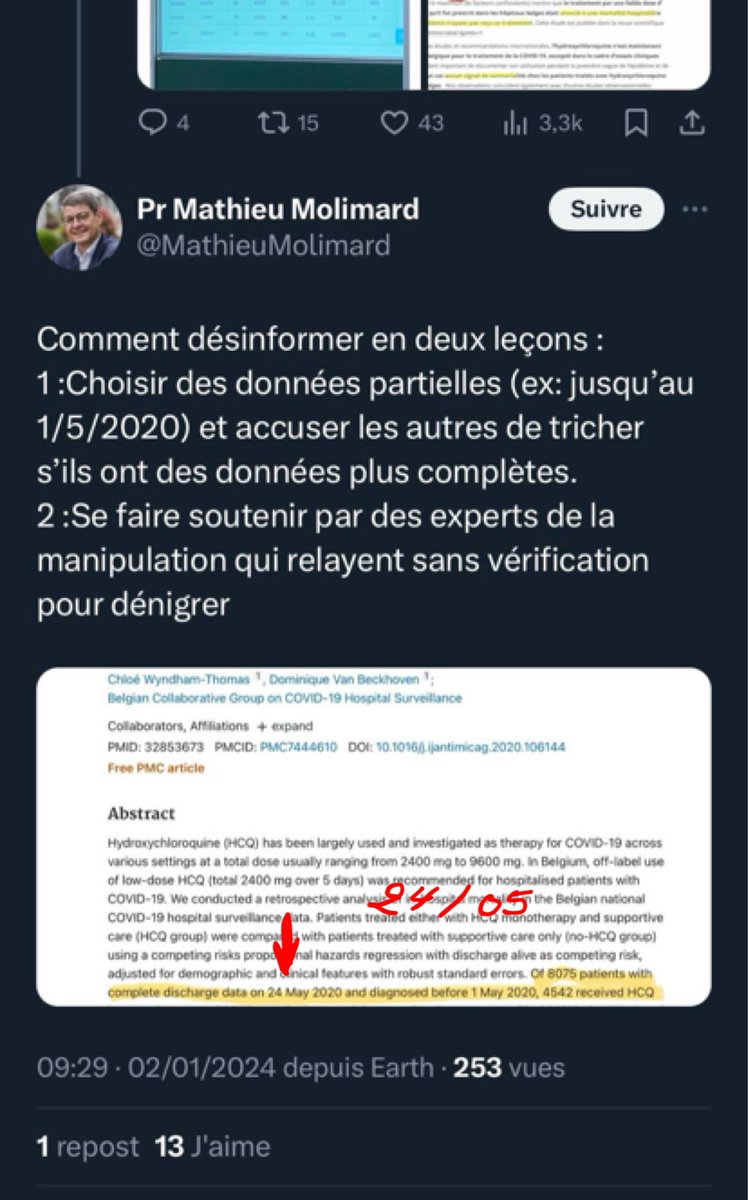
Cette modélisation présente plusieurs problèmes méthodologiques et c’est à cause de ces problèmes que les chiffres belges sont faux. (Ceux des autres pays analysés sont donc probablement faux également puisque la méthode est identique). [1]
1- Frauder énormément sur le nombre réel de malades traités par HCQ
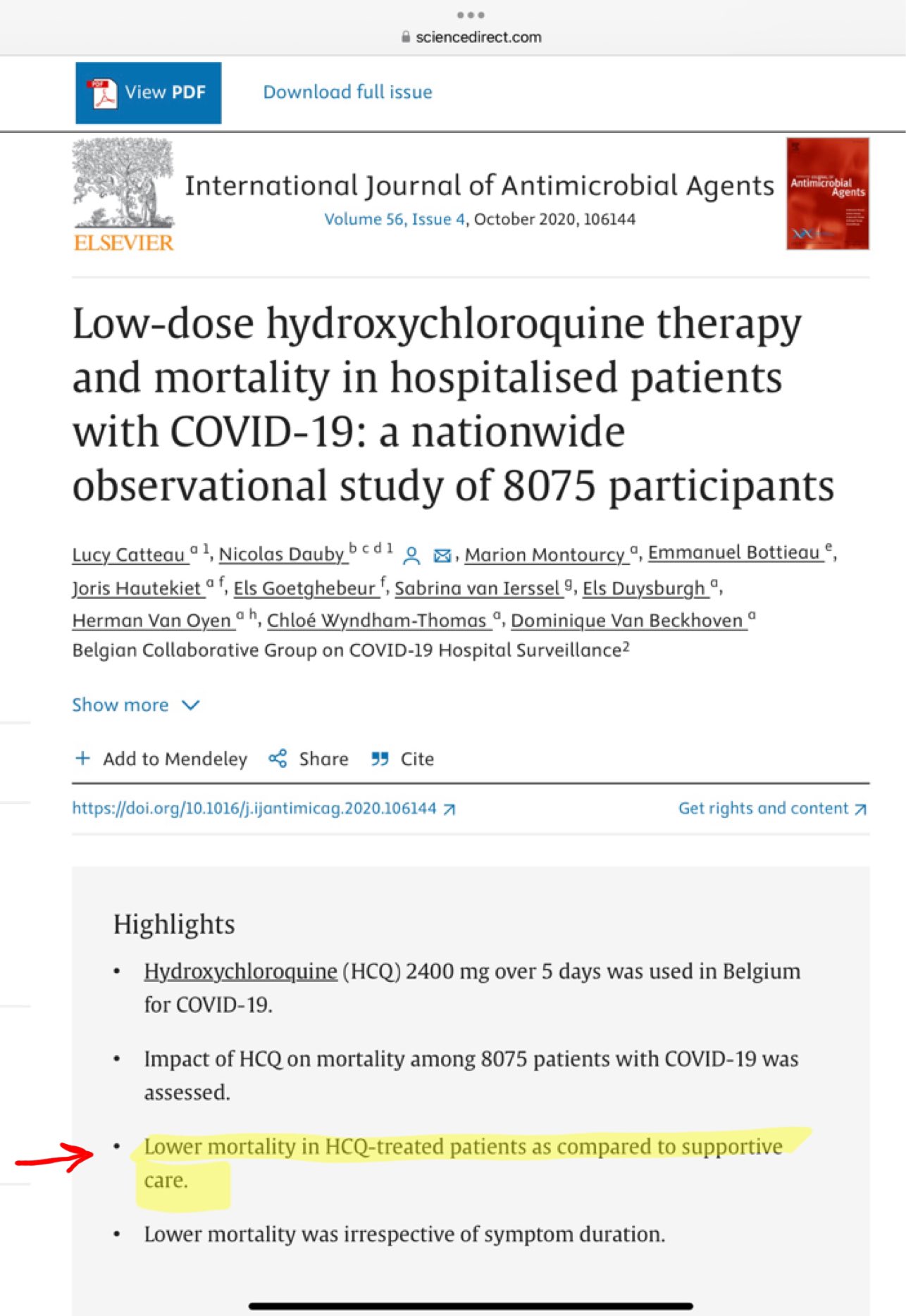
Problème n°1 : Le nombre de patients hospitalisés pour Covid ayant reçu de l’HCQ durant la première vague. Les auteurs estiment ce nombre à 10 018. Comment l’ont-ils obtenu ? En se référant à l’étude nationale belge qui s’est déroulée jusqu’au 24 mai 2020. De cette étude [2], ils ont extrait le taux de prescription d’HCQ de 51 % et ils l’ont appliqué à TOUS les patients hospitalisés (19 644) alors qu’en réalité, ce ne sont que 51% des 8 910 patients inclus dans l’étude qui ont reçu l’HCQ, soit 4 542 personnes.
La première erreur méthodologique est donc de généraliser ce taux de prescription de 51 % extrait de l’étude à l’ensemble des patients belges hospitalisés pour Covid. Car cela aboutit à un nombre de 10 018 personnes au lieu de 4 542. C’est une grosse différence !
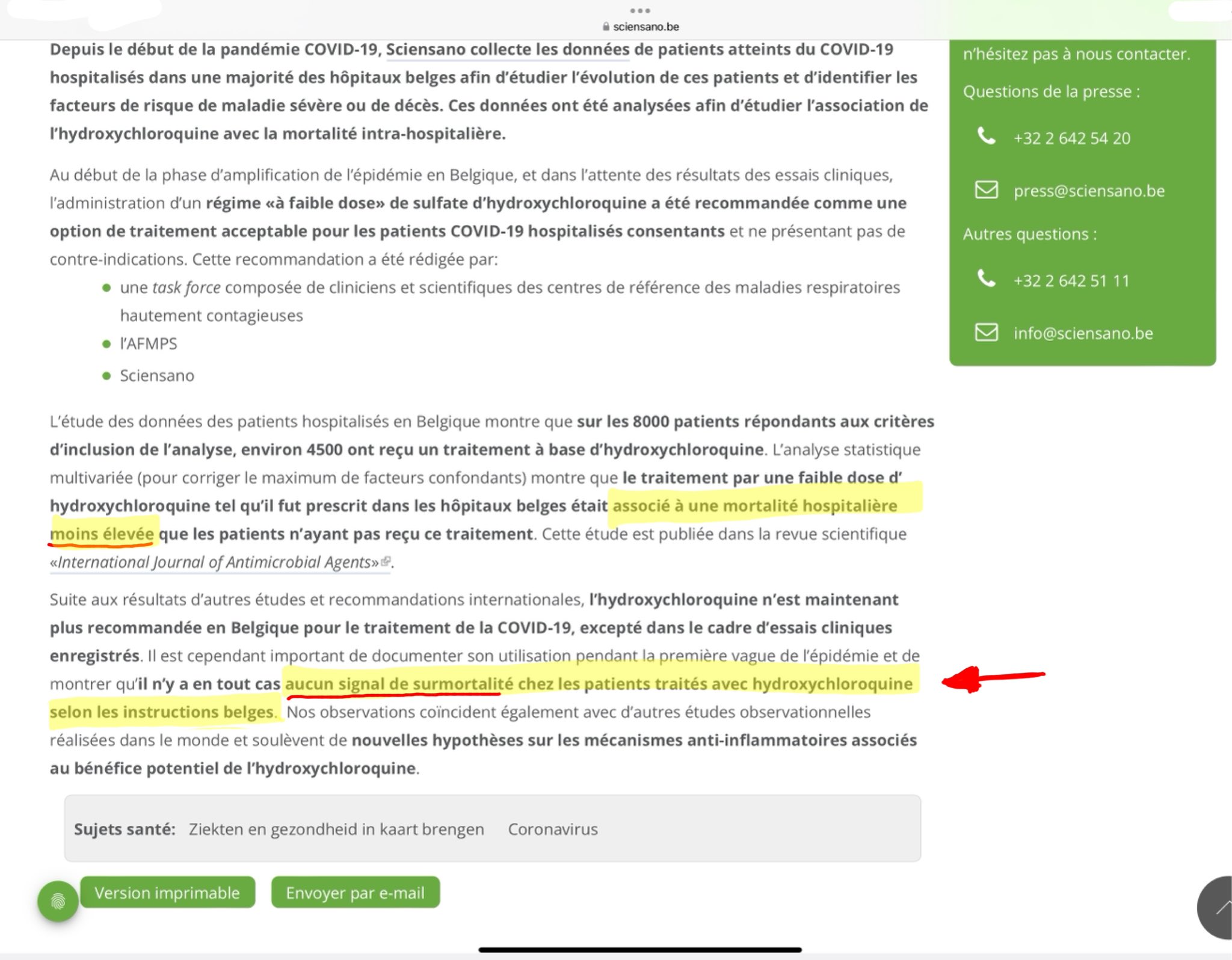
Il faut noter que ce chiffre de 4 500 est confirmé par Sciensano (l’institut belge de santé publique) qui a récolté les données pour cette étude nationale.
La question a été posée lors de la séance à la Chambre des Représentants du 16 juin 2020, et la ministre belge de la santé a répondu que 5 000 personnes avaient reçu l’HCQ en Belgique (page 18) [3].
Mais le Pr Molimard répond que ce ne sont que des données partielles puisque l’étude belge s’est arrêtée le 24 mai. Néanmoins, il n’indique pas sur quelle période porte la modélisation. Et l’information ne se trouve pas non plus dans la vidéo explicative.
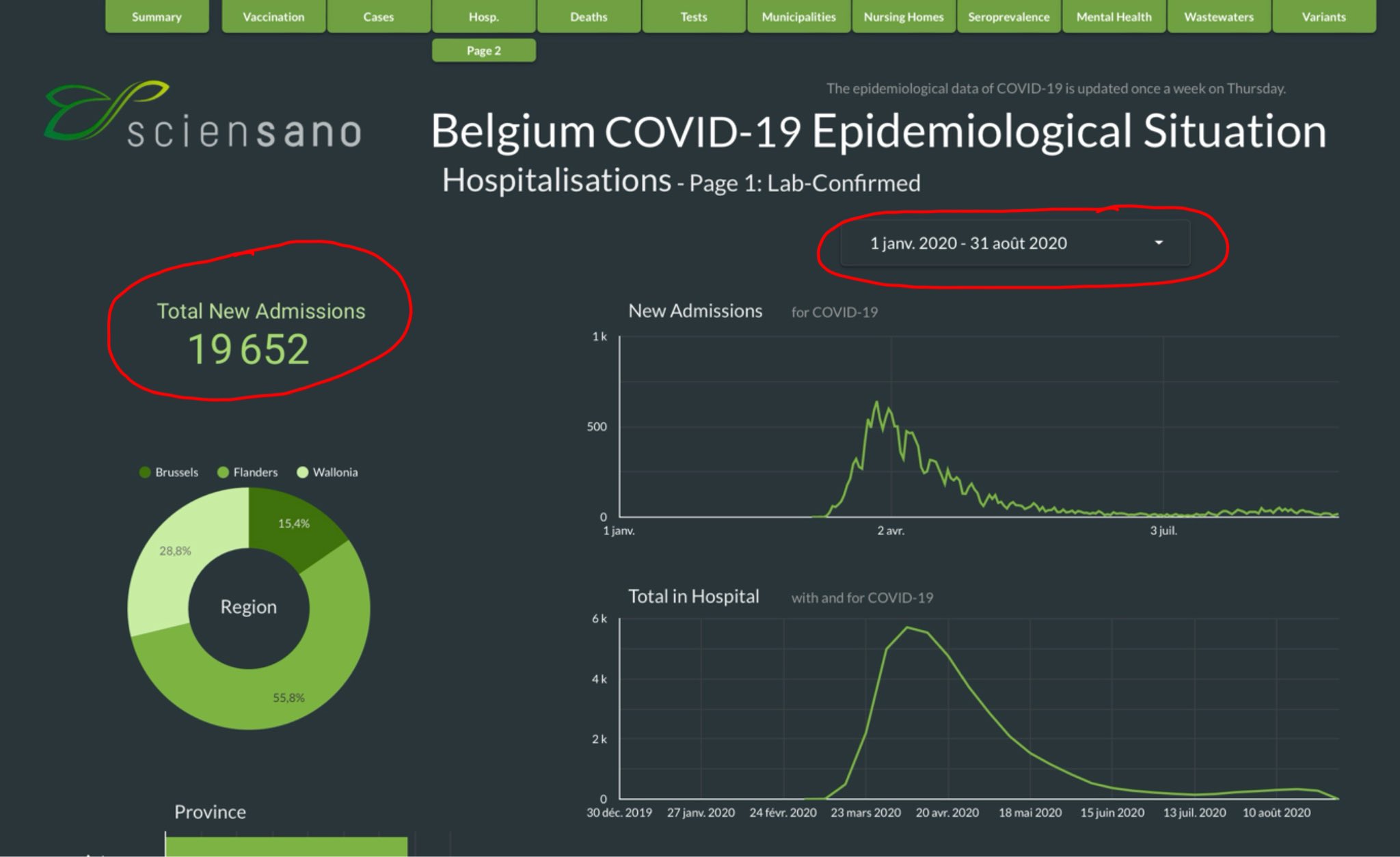
On peut cependant en avoir une estimation assez précise en recherchant à quel moment le nombre de 19 644 patients hospitalisés pour Covid a été atteint en Belgique puisque c’est ce chiffre qui est utilisé dans la modélisation : il s’agit du 31 août 2020. (19 652 patients).
Et puisque la modélisation est publiée depuis hier, on peut y lire qu’elle utilise les données officielles d’hospitalisations jusqu’au 17 juillet 2020. [4] Le nombre de 10 018 patients ayant reçu l’HCQ est-il alors plausible pour cette période qui va en effet un peu plus loin que le 24 mai 2020 ? Voyons cela…
Le 24 mai 2020, il y avait eu 17 357 patients hospitalisés pour Covid en Belgique. Et 4 542 patients avaient reçu l’HCQ. Selon la modélisation, au 17 juillet 2020, il y avait eu 19 644 patients hospitalisés – soit 2 287 patients supplémentaires depuis le 24 mai et 10 018 patients avaient reçu l’HCQ – soit 5 476 patients de plus depuis le 24 mai. Selon le Pr Molimard, les données complètes montreraient que les chiffres belges utilisés dans la modélisation seraient corrects. Mais cela signifierait que 5 476 patients de plus auraient reçu l’HCQ alors qu’il n’y a eu que 2 287 hospitalisations supplémentaires !
Ce n’est évidemment pas plausible. À moins d’accuser Sciensano et la Ministre de la Santé belge de mentir, ce nombre de 10 018 patients belges ayant reçu de l’HCQ est donc FAUX !
Et cela démontre qu’appliquer le taux de prescription de 51 % tiré de l’étude nationale à TOUS les patients hospitalisés est une méthodologie… trompeuse.
Qui aboutit à la conclusion inverse de celle de l’étude de référence puisque les auteurs de la modélisation en arrivent à conclure à une surmortalité due à l’HCQ pour 240 patients belges alors que l’étude nationale conclut à une mortalité diminuée pour les patients l’ayant reçue, Sciensano ayant d’ailleurs également déclaré qu’aucune surmortalité n’avait été observée.
Cette fausse conclusion de surmortalité provient donc, en premier lieu, de ce faux chiffre de 10 018 patients ayant reçu l’HCQ. Mais aussi du deuxième problème de méthodologie.
2- Appliquer un taux de mortalité récupéré dans une étude où la posologie d’HCQ était prescrite à dose volontairement toxique
En effet, les auteurs ont appliqué un taux moyen de surmortalité de l’HCQ tiré de la méta-analyse Axfors dont on sait qu’elle reprend des études dans lesquelles les dosages d’HCQ sont nettement supérieurs aux dosages utilisés en Belgique.
L ’étude nationale belge citée en référence dans la modélisation indique en effet que la posologie d’HCQ était celle recommandée par les autorités soit un total de 2 400 mg d’HCQ répartis sur 5 jours.
3- Décréter sans vérification des résultats cliniques totalement opposés à ceux publiés par la recherche indépendante
Cette surmortalité supposée attribuée à l’HCQ par les auteurs va également à l’encontre d’une autre publication d’une des équipes belges ayant participé à l’étude nationale et qui a utilisé l’HCQ + l’Azithromycine [5].
Dans sa lettre à l’éditeur, cette équipe (Cliniques hospitalo-universitaires Saint Luc à Bruxelles) conclut : « selon notre expérience clinique, il n’y a pas eu de problème de sécurité avec l’utilisation de l’HCQ (…) et son association avec AZM semble sûre également ».
Voilà donc les deux gros problèmes de cette modélisation qui aboutit alors à des conclusions inverses de l’étude qu’ils utilisent pourtant en référence. Si une modélisation conclut l’inverse de la réalité prouvée et publiée, c’est que la méthodologie est mauvaise. Qu’en est-il des autres pays ? Les auteurs ont appliqué un taux de prescription moyen issu des études qu’ils ont utilisées, soit 84 % pour l’Espagne !
Est-ce plausible que 84 % de tous les patients hospitalisés en Espagne jusqu’au 17 juillet 2020 aient été soignés avec l’HCQ ? Pour l’Italie, les auteurs appliquent un taux de prescriptions de l’HCQ de 81 %. Il s’agit du taux moyen calculé sur la base de 12 études. Je n’ai pas encore eu le temps de vérifier quelles études ils ont utilisées puisque la publication de leur article ne date que d’hier. Mais j’en avais trouvé une il y a déjà quelques mois [6]. Cette étude porte sur 3 451 patients soignés dans 33 établissements hospitaliers. L’HCQ a été prescrite à 76,3 % soit à 2 633 patients.
Évidemment, si on appliquait ce taux de prescription de 76,3 % à TOUS les patients hospitalisés pour Covid en Espagne durant la période allant jusqu’au 17 juillet 2020, on obtiendrait un nombre énorme de patients sous HCQ. Cela correspondrait-il à la réalité ?
Et, comme dans l’étude belge, les auteurs concluent à une diminution de 30 % de la mortalité chez les patients ayant reçu l’HCQ. Conclusion qui est contraire à cette surmortalité prétendue par la modélisation.
À présent que la modélisation est publiée, on va pouvoir retrouver les études utilisées pour les autres pays. Et vérifier quel nombre total réel de patients ayant reçu l’HCQ ces études concernent en réalité. Dans la vidéo explicative, l’auteur principal évoque ces taux élevés. Il ne semble néanmoins pas les remettre en cause (mais il n’a pas remis en cause les chiffres belges non plus). Pourtant 81 et 84 % de taux de prescription, cela devrait suffire à s’interroger.
Conclusion
En conclusion : en choisissant les paramètres qui conviennent, on peut faire dire ce qu’on veut à une modélisation. Et dans le cas de celle-ci, (au moins pour les données belges), les preuves sont flagrantes : elle invente une surmortalité pour l’HCQ. N’en déplaise au Pr Molimard qui n’a donc probablement pas analysé cette modélisation en détail puisqu’il prétend même qu’elle sous-estime la mortalité de l’HCQ !
Confirmation de Sciensano : il n’y a pas eu de surmortalité associée à l’utilisation de l’HCQ dans les hôpitaux en Belgique.
Depuis, une autre étude belge a été publiée (en octobre 2023) qui conclut elle aussi au bénéfice de l’utilisation de l’HCQ. Toujours pas de surmortalité due à l’HCQ en vue [7]…
Véronique Baudoux
Janvier 2024
Cet article a été réalisé par l’AIMSIB à partir du fil twitter de l’auteur
Références :
[*] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)31180-6/fulltext
[**] https://bam.news/opinions/tribune/reponse-du-dr-colignon-sur-l-etude-attribuant-17000-deces-a-l-hydroxychloroquine
[1] https://youtu.be/HlLJTnjcHuM
[2] https://www.sciencedirect.com/science/article/pii/S0924857920303423
[3] https://www.dekamer.be/doc/CCRI/pdf/55/ic209.pdf
[4] https://www.sciencedirect.com/science/article/pii/S075333222301853X
[5] https://www.sciencedirect.com/science/article/pii/S1477893920302787
[6] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7446618/
[7] https://www.sciencedirect.com/science/article/pii/S2052297523000914













Merci pour cet article.
Comme les autorités sont encombrées de tous ces morts qu’elles ne peuvent pas mettre dans des placards, après avoir banni le traitement pas HCQ dans tous les pays occidentaux, elles voudraient nous faire croire que les hôpitaux ont prescrit à tour de bras de l’HCQ avec des taux de 51 à 84%. Combien de fausses informations faudra-t-il pour que les naïfs s’aperçoivent qu’ils ont été roulés dans la farine?
De plus les études négatives sur l’HCQ ont été faites avec des doses toxiques.
Voir l’interview du Pr Raoult: https://edition.francesoir.fr/videos-l-entretien-essentiel/effets-secondaires-de-la-vaccination-composition-des-vaccins-arn-le-pr
Finalement cette étude frauduleuse est une bénédiction puisqu’elle a amené le pr Raoult a intervenir…
Le problème c’est que la plupart des gens n’ont entendu ou lu que les médias de grand chemin. Et n’ont pas entendu le Pr Raoult. Et donc ils croient que l’HCQ tue.
Merci madame Baudoux. Ça c’est une belle démonstration avec documents et références à l’appui. À balancer à la figure de ces faussaires d’études (j’en ai marre des anglicismes) ou de tout médecin, journaleux qui relaierait cette tromperie de ce chef du service de pharmacologie du CHU de Bordeaux, qui, si je ne me trompe pas, n’est pas médecin ; je serais curieux de savoir ses liens d’intérêts avec Bigpharma.
@Inoxydable 14/01 18h41
Bonjour.
CHU de Bordeaux, Chu de Nantes.. et quelques copains et journalistes… Ne trouvez vous pas que la coté Atlantique est très atlantiste par les temps qui courent ??
Cordialement.
Daniel Bardou
Vos désirs sont des ordres! Voici sa page sur « Transparence santé » (disponible seulement jusqu’en 2020?)
https://transparence.sante.gouv.fr/pages/infosbeneficiaires/?refine.id_beneficiaire=25695
les images ne sont pas visibles, sauf celle de l’introduction
Bonsoir, je viens de vérifier sur quatre navigateurs différents, tout se passe normalement, même si l’affichage peut prendre un certain temps (perso, ADSL à 4,2 Mbits/s : pas terrible).
La dose prescrite était donc de 2400 mg sur cinq jours au lieu de 600 mg par jour par Raoult soit 3000 mg ?
2400 mg sur 5 jours, ça fait du 480 mg /jour avec des comprimés de 200 mg on fait comment ?
« over » a aussi le sens de « pendant » (during)… 2400 mg pendant 5 jours (?)
Dans la pratique il me semble qu’une prescription indique la posologie / par jour (en une, deux, trois prises…) et la durée du traitement. On n’indique jamais le total de la prescription.
Erreur de traduction (?)
Il est bien possible que ces 2400mg correspondent à la dose journalière administrée (200mg x 12) qui est évidemment très toxique.
Et vu la diabolisation précoce et scandaleuse de l’HCQ, il est très peu probable qu’elle ait été utilisée sur 51 (ou 80%) des patients hospitalisés.
Dans ce tourbillon de mensonges, il faut tout envisager.
Petits rappels utiles:
« Voici donc 70 ans que ces médicaments sont consommés dans le monde et on peut probablement parler d’au moins un milliard d’utilisateurs. Le Dr Drici l’indiquait à la journaliste du Monde dans l’entretien déjà cité : « sur la période 1975-avril 2020, soit quarante-cinq ans, 393 cas d’arythmies cardiaques tous azimuts, relatives à l’hydroxychloroquine ont été enregistrés au niveau mondial, et aucun cas de mort subite ».
« l’ANSM indiquait le 9 avril qu’environ 4 millions de boîtes de Plaquenil ont été vendues en France entre le 1er janvier 2017 et le 31 décembre 2019. Durant ces 3 ans, la pharmacovigilance a rapporté 312 cas d’effets indésirables essentiellement oculaires et cutanéo-muqueux. Seuls 21 cas sont des effets cardiovasculaires. Enfin en 3 ans, 2 décès ont été rapportés, dont 1 cas est une intoxication médicamenteuse chez un sujet prenant 6 psychotropes en plus de l’hydroxychloroquine (suicide ?). »
MAIS alors d’où sortent ces 17.000 morts?
https://www.financialafrik.com/2020/05/11/la-dangerosite-de-lhydroxychloroquine-une-fable-politico-mediatique/
Bonjour,
voici le courrier que j’ai adressé ce jour au médiateur de France Inter.
Bonjour cher médiateur,je suis surpris que les billets de Sophia Aram, qui me fit rire à une déjà lointaine époque, soient le siège fréquent d’attaques sommaires et faciles dans des domaines médicaux qu’elle ne maîtrise pas, faisant d’elle le relais de la moindre étude, fut-elle contestée, dès lors qu’elle sert ses croyances. Ce fut encore le cas le 15 janvier dans sa chronique (déjà devenue anachronique scientifiquement !) intitulée « le savant de Marseille ». Connaissant la volonté de France -Inter de ne pas relayer des informations fausses ou non contradictoires, je vous remercie de transmettre à l’intéressée le lien ci-après qui donne à la rigueur scientifique une autre figure.En vous remerciant de cette saine confrontation des informations, qui peut éviter d’une manière précieuse que la parole médiatique devienne une simple courroie de transmission de certains faussaires scientifico-orientés.https://www.aimsib.org/2024/01/14/on-veut-nous-refaire-le-coup-de-lhydroxychloroquine-qui-tue-mais-en-pire/?utm_source=brevo&utm_campaign=Newsletter+CSI-+Janvier+2024&utm_medium=email
Confiant dans l’exigence du service public, je vous témoigne de ma toujours fidélité critique à votre média.
Tout cela est bel et bon mais les manipulateurs sont prêts à tout pour discréditer le traitement de première intention. J’ai traité des dizaines de patients y compris à distance et j’ai eu trois hospitalisations et un décès alors les chiffres bidonnés par des gens n’ayant pas vu un seul malade et faisant des modélisations BASTA.
Assez de l moi en songes et de manipulation s !
des faussaires, des malhonnêtes; et aussi des criminels car les assassins c’est eux; mais ils pratiquent l’inversion accusatoire ils n’avoueront jamais car créer ne serait-ce que le doute dans l’esprit des gens est suffisant; mais petit à petit, la vérité arrive; il faut juste de la patience, qui est une grande vertu; le boomerang a amorcé son virage de retour et il arrivera en pleine gueule de ceux qui l’ont lancé; je vous conseille de lire sur l’Impertinent, média alternatif suisse, la très bonne interview du Professeur Raoult
Manipulations en tous genres quelque soit le sujet climat, inflation, guerres et bien sur le covid ….. et ne rêvez pas ce n’est pas fini car la prochaine « pandémie » est déjà dans les tuyaux et elle risque d’être dantesque vu la montée en puissance de la manipulation et de la désinformation depuis 2003
2003 la première pandémie qui devait tuer des millions de personnes …
Ensuite succession de « pandémies » jusqu’à H1N1 …. H1N1 apparition des vaccinodromes ….
La suite vous la connaissez
La variole du singe ça a foiré mais la prochaine sera élaborée avec soins afin d’accroitre le flicage tous azimut et la coercition des citoyens
Puisque vous parlez de la manipulation du climat, voici un fait important à connaitre:
Savez-vous que depuis 1850, le nombre de molécules de CO2 est passé de 3 à 4 pour 10.000 molécules d’air.
Ainsi, cette infime modification d’1/10.000 de l’air suffirait à expliquer nos ennuis.
Mais 1/10.000, c’est quasi rien. C’est une goutte de Ricard dans 1/2 litre d’eau, par exemple…
C’est invraisemblable que des sujets sensés aient pu avaler cette énormité, et continuent à le faire.
À noter qu’il n’est plus possible d’en discuter en famille ou entre amis : la division, voulue, fait son oeuvre.
Et ne parlons pas du matraquage quotidien, quand les journalistes ne peuvent pas faire une phrase sans y introduire « réchauffement climatique », même s’il fait -52C en Russie, ou parler de sècheresse quand il pleut des seaux…
Insupportable….
Bonjour
Ce qui compte c est la température moyenne du globe, pas les extrêmes !
Concernant si l on suit les chiffres que vous donnez, la concentration en CO2 a augmenté de 33%, ce qui est beaucoup ?
33%, 400ppm, c’est bien plus impressionnant que 0,04%, c’est sur.
Mais croyez vous vraiment qu’on peut modifier le comportement d’un milieu en changeant sa composition d’1/10.000 ?
Il faut comparer ces 33% aux 2000% de plus qu’on a pu observer sur terre dans les millénaires passés.
Trois fois rien, c’est encore rien.
https://planet-terre.ens-lyon.fr/ressource/co2-depuis-4ga.xml
Même ces +1,5°C affichés comme dramatiques (depuis 1850), que d’ailleurs personne ne conteste, c’est la différence entre Nice et Montpellier. N’est-ce pas ridicule, quand les températures sur terre s’éloignent de plus de 130°C d’un point à un autre de la terre?
https://www.limpertinentmedia.com/post/on-a-deja-commence-a-inventer-des-penuries-de-medicaments
interview Raoult l’impertinent, en espérant que vous pourrez accéder car le site est payant
En 2020 un journaliste parisien connu est hospitalisé pour covid. Il réclame de l’hydroxychloroquine qu’on refuse de lui donner. Il insiste et ils finissent par céder. On ne sait jamais avec ces journalistes ! Plus tard il témoignera : »dès que j’ai pris de l’hydroxychloroquine j’allais mieux ! »
On sait aussi que pour autoriser les vaccins expérimentaux il ne fallait pas qu’il y ait de traitements reconnus puisque les AMM étaient conditionnelles et soumises à cette condition « en l’absence de traitement … » Il ne fallait pas qu’il y ait de traitement ! Et pour pousser tout un chacun à la vaccination il fallait qu’il y ait des morts et des morts …
Oui pour promouvoir un vaccin il faut soit qu’il n’existe pas de traitements curatifs (ce qui a été le narratif des autorités politiques avec le Covid), soit discréditer ceux qui existent, ou comme on dit pour tuer son chien on dit qu’il a la rage.
Le classement de l’hydroxychloroquine dans les substances vénéneuses par dame Buzyn début janvier 2020 est une coïncidence bien étrange…juste avant que l’on parle du SRAS-CoV
Différents personnalités, dont le Pr Montagnier, le Pr Fourtillan, une étude indienne* par des chercheurs de l’Indian Institute of Technology de New Delhi – January 31, 2020 – soutenaient que le virus SARS-CoV étant sorti d’un laboratoire (recherche sur les gains de fonction ?) et qu’y étaient insérés différentes séquences d’acides aminés dont certaines apparentées au VIH, et la malaria d’après J-B Fourtillan qui signalait l’existence de plusieurs brevets sur le SARS-CoV… ce qui est étrange pour un virus supposé d’origine naturelle
* Uncanny similarity of unique inserts in the 2019-nCoV spike protein to HIV-1 gp120 and Gag
https://www.biorxiv.org/content/10.1101/2020.01.30.927871v1.full.pdf
Déjà en avril 2020, étaient attribués à l’HCQ des dysfonctionnements cardiaques dites « torsades de pointes ».
Il semblerait que les pourfendeurs de l’HCQ ont remis l’ouvrage sur la paillasse pour enfoncer le dernier clou sur le cerceuil de ce remède simple, bon marché, qui avait démontré son efficacité…
Autre possibilité opportuniste corrollaire discréditer HCQ, CQ, pour faire de la place à ce nouveau vaccin R21/Matrix-M qui vient d’être approuvé par l’OMS… ?
Les zones endémiques du paludisme étant très vastes, c’est un marché $$$$ immense et perpétuel qui se profilerait à l’horizon…
https://www.who.int/fr/news/item/02-10-2023-who-recommends-r21-matrix-m-vaccine-for-malaria-prevention-in-updated-advice-on-immunization
https://www.gavi.org/fr/vaccineswork/grand-jour-science-oms-recommende-deuxieme-vaccin-contre-paludisme
« Torsades de pointes », des troubles du rythme ventriculaire secondaire à un trouble de la repolarisation ventriculaire (repolarisation retardée ou allongée : QT long). Cause métabolique : baisse du potassium sanguin (hypokaliémie) ou du magnésium (hypomagnésémie).
Au printemps 2020, les médias nous ont relayé ce mantra… :
Hydroxychloroquine : les cas de troubles cardiaques s’accumulent
Par SudOuest.fr Publié le 10/04/2020
https://www.sudouest.fr/sante/hydroxychloroquine-les-cas-de-troubles-cardiaques-s-039-accumulent-2007380.php
Des cas de complications cardiaques liés à l’utilisation de la chloroquine
Par Clémence Barral, Publié le 24/04/2020
https://www.marianne.net/societe/de-plus-en-plus-de-cas-de-complications-cardiaques-lies-l-utilisation-de-la-chloroquine
pourtant en contradiction avec les connaissances en cardiologie puisque la chloroquine a comme la quinine dont elle provient des propriétés antiarythmiques, antifibrillantes, et stabilisant de membranes !
La quinidine est un médicament qui agit comme antiarythmique de classe I sur le cœur. C’est un stéréoisomère de la quinine, dérivé originellement de l’écorce de quinquina.
C’est l’antiarythmique le plus ancien.
Cette molécule est un antifibrillant4, placé dans la classe des « stabilisants de membrane ». Elle agit en déprimant le courant entrant sodique rapide des cellules cardiaques et rend les cellules moins excitables : effet bathmotrope négatif.
https://fr.wikipedia.org/wiki/Quinidine
Effet stabilisant de membrane
18 novembre 2019 par Pierre Taboulet Cardiologue – Urgentiste Hôpital Saint-Louis (APHP)
Cette réduction [de perméabilité des canaux ioniques membranaires des cellules myocardiques] a été observée initialement en présence des antiarythmiques de classe I dont les quinidiniques, d’où le synonyme d’ « action quinidine-like ».
Etiologies
Les stabilisants de membrane sont nombreux. Il s’agit en particulier des antiarythmiques de classe I, antidépresseurs tricycliques, chloroquine et cocaïne. Mais de très nombreuses substances possèdent cette propriété dose-dépendante : certains bêtabloquants (propranolol et sotalol), certains antipaludéens dont quinine et halofantrine, les phénothiazines, anti-histaminiques, le dextropropoxyphène, le magnésium…
La thérapeutique – à base de sels de sodium hypertoniques et alcalins – repose sur la largeur des QRS
https://web.archive.org/web/20200514135845/https://www.e-cardiogram.com/effet-stabilisant-de-membrane/
Magnésium
par Pierre Taboulet Cardiologue – Urgentiste Hôpital Saint-Louis (APHP)
L’ion Mg++ possède un effet stabilisant de membrane qui freine la conduction entre deux cellules.
Il n’y a pas de signes ECG d’hypo- ou d’hypermagnésémie [1]. En revanche, l’hypomagnésémie potentialise les effets ECG d’ une hypokaliémie et expose au risque de torsade de pointes.
Indications thérapeutiques du magnésium IV
1 – Traitement de première intention des torsades de pointe associées à un syndrome du QT long. Plus rarement, la prévention des torsades dans les situations à haut risque. [2]
2 – D’autres indications sont plus marginales :…
https://www.e-cardiogram.com/magnesium/
——————————————————-
Si un cardiologue qui suit ce site peut nous apporter des précisions sur ces contradictions…
Ce n’est pas fini, l’HCQ sera encore plus diabolisé car il faut obliger le vaccin et là, nous avons une ministre de l’éducation bien placée pour forcer la vaccination dans les écoles :https://fr.wikipedia.org/wiki/Am%C3%A9lie_Oud%C3%A9a-Cast%C3%A9ra, extrait : »Le 22 juillet 2006, elle épouse Frédéric Oudéa, futur président-directeur général de la Société générale puis de Sanofi. De ce mariage naissent trois garçons » Oui, vous lisez bien « Banquier et PDG de Sanofi » … tout y est pour forcer la vaccination , liens et conflits d’intérêts à la clef.
Donc, pas de traitement à l’HCQ ou à l’IV si d’aventure le virus Covid revenait au galop sabre au clair !
« nous avons une ministre de l’éducation bien placée pour forcer la vaccination dans les écoles »
Elle est évidemment au courant de la classification de 10 vaccins comme substances vénéneuses par l’Agence nationale de sécurité médicament (ANSM) !
https://ansm.sante.fr/actualites/decision-du-07-09-2023-portant-inscription-sur-la-liste-i-des-substances-veneneuses-definie-a-larticle-l-5132-6-du-code-de-la-sante-publique
Pour rappel, Agnès Buzyn s’était empressée de classer la chloroquine sur la liste des substances vénéneuses juste avant la pandémie de covid-19. Garder obligatoires des vaccins classés substances vénéneuses n’est-ce pas inquiétant ? A moins que ce classement permette par la suite leur remplacement par des produits à ARNm… Sachant l’irresponsabilité des laboratoires quant aux effets secondaires de leurs pseudos vaccins à ARNm, les parents peuvent tout craindre de cette substitution. Mais réagiront-ils alors qu’avec la surcharge vaccinale imposée aux tout-petits (plus de 30 vaccins sont administrés avant l’âge de 2 ans) ils restent déjà bien silencieux ?
https://crowdbunker.com/v/zSUrjBoZHz
Ce qui est étonnant, ceux qui ont été les premiers à se faire vacciner covid furent les plus diplômés. Sans doute sont-ils les plus conformistes de la population ! Auraient-ils été bien formatés dans leur jeunesse à faire confiance aux enseignants qui les avaient bien cotés à l’école ?
https://twitter.com/LobservateurLi2/status/1747091807232577678
Au Canada par exemple, très peu de médecins ne se sont pas faits vacciner. Ils auraient pourtant dû y réfléchir à deux fois ! Le témoignage de l’oncologue William Makis :
https://odysee.com/@Q…uestions:6/Turbo-cancer,-je-n’ai-jamais-rien-vu-de-tel—L’oncologue-William-Makis:3?src=embed&t=23.557694
Une chose est sûre, ces vaccinations à la chaîne ne vont pas arranger les comptes de la Sécurité Sociale. On a comme l’impression que certains aimeraient remplacer ce système par un organisme privé côté en bourse. Et puisqu’on parle de bourse, alors qu’il manque cruellement d’argent pour soigner dans les hôpitaux, on se permet d’offrir gratuitement des changements de sexe :
https://twitter.com/SimonSecours/status/1746826615865081975
Pendant ce temps on ne sait plus où donner de la tête face aux insuffisances cardiaques, principale cause d’une augmentation alarmante de la surmortalité en 2023. En Grande-Bretagne, le Parlement appelle le gouvernement à enquêter sur ce problème.
https://t.me/trottasilvano/32243
Alors qu’enfin en Allemagne, le ministère fédéral de la Santé a porté plainte contre certains pharmaciens soupçonnés d’avoir revendu illégalement le « médicament » covid Paxlovid, payé par l’État 650 euros la boîte à Pfizer. L’HCQ qui ne vaut que quelques euros était évidemment à bannir.
https://www.tagesschau.de/investigativ/ndr-wdr/apotheken-medikamente-paxlovid-100.html
De France, on apprend avec Alexandra Henrion-Caude qu’un preprint du 4 Janvier 2024 rapporte qu’un nouveau coronavirus mutant a été développé et testé chez des souris transgéniques à qui on a fait produire un ACE2 d’origine humaine.
https://twitter.com/CaudeHenrion/status/1745772543657869767
@Anita
Votre lien de la vidéo de William Makis n’étant pas fonctionnel, et n’ayant pas réussi à le retrouver, je propose celui-ci, en espérant qu’il s’agit bien de la vidéo que vous vouliez nous proposer :
https://odysee.com/@Zidakani:6/oncologue-William-Makis:3
Anita, vous dites un nouveau coronavirus mutant a été développé !
Des recherches actuelles utilisent un modèle d’IA alimenté avec suffisamment d’échantillons génétiques humains pour analyser les caractéristiques de chaque groupe ethnique. Même au ministère chinois de la Sécurité d’État on s’en inquiète.
https://www.globaltimes.cn/page/202310/1300819.shtml
On en saisit le danger d’autant plus que ce genre de recherches sont aussi effectuées en Chine. Le secrétaire d’État Antony Blinken faisait en 2023 allusion de rapports faisant état d’une « collecte massive d’ADN au Tibet.
https://savetibet.org/secretary-blinken-concerned-about-tibetan-mass-dna-collection/
Voir l’article de France-Soir :
https://www.francesoir.fr/politique-monde/la-chine-affirme-que-des-armes-genetiques-ciblant-des-races-specifiques-sont-en
Il faudra rappeler à la dame Oudéa-Castéra, à son mari, aux personnes de son ministère et satellites sanitaires rattachés, que l’on donnait en prophylaxie de la Nivaquine aux enfants dans les zones palustres, et même aux nourrissons !
Vérité d’hier, erreur d’aujourd’hui ?
Menée et écrite par un médecin militaire spécialiste des maladies tropicales (le Dr. G. Joncour, Médecin-Chef du Service antipaludique de Madagascar, Tananarive)
Cf.Dr. G. Joncour, Lutte contre le paludisme à Madagascar, Buul. Org. mond. de la Santé, 1956-15, 711-723, p.713 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2538277/pdf/bullwho00533-0339.pdf
(page 3 du PDF) « Pour les enfants de 0 à 6 ans, la distribution se fait dans les dispensaires, dans les Gouttes de lait, dans les centres de la Croix Rouge.
La posologie est la suivante :
0 à 1 an : 1/2 comprimé à 0,10 g (50mg)
1 à 3 ans : 1 comprimé 0,10 g (100mg)
3 à 6 ans : 1 comprimé 1/2 à 0,10 g (150mg)
Pour les enfants à l’âge scolaire, la distribution se fait à l’école (centres scolaires) à raison de 2 comprimés de 0,10 g de Nivaquine par écolier et par semaine jusqu’à 13 ans. Les écoliers plus âgés reçoivent 3 comprimés à 0,10 g par semaine. En 1955, il existait 2375 centres scolaires. »
Les contrôles du Service antipaludique (Dr Goulesque) avaient montré la répartition inégale de la Nivaquine chez les nourrissons, par suite souvent de l’inattention des distributeurs. La dissolution des comprimés de Nivaquine écrasés se faisant mal, le fabricant a bien voulu préparer des sachets de Nivaquine en poudre dont le contenu dissous dans 1 litre d’eau donne une solution renfermant 0,050 g par cuillerée à soupe. La Nivaquine se dissout immédiatement. Ces sachets remplaceront progressivement les comprimés dans les centres préscolaires.
——————————————
« Il se trouve qu’ayant passé mon enfance en pays tropicaux impaludés, j’ai un souvenir très précis du surveillant-général qui vérifiait méticuleusement que nous avalions avec un verre d’eau (à cause de son amertume très marquée) ce minuscule cachet de Chloroquine — Nivaquine alors de couleur bleue, dont je n’ai subi aucun effet toxique.
On nous expliquait que ce moment désagréable nous protégeait contre une maladie mortelle, ce que nous rappelait nos buvards sur lesquels figuraient un moustique Anophèle aux yeux sinistres et la mention : « Attention ! Le Paludisme tue ! » (témoignage Renaud Bouchard)
—————————————–
Et là ce ne sont que les chiffres de Madagascar, si on y ajoute ceux d’autres colonies, ce sont des millions d’enfants qui dans le monde en zones palustres ont reçu de la chloroquine pendant des années…
Des millions de touristes, d’expatriés, de militaires, ont pris de la Quinine, de la Nivaquine ou du Plaquenil, et maintenant on nous sort sur quelques études mal ficelées que c’est potentiellement très toxique ?!
Les médias, ainsi que l’académie de médecine, et autres autorités sanitaires, sont complices de cette « diabolisation » qui aura un effet délétère sur la médecine de ville, sur les étudiants en médecine, sur la santé de millions de personnes en zones palustres dans le monde, ils n’ont pas respecté le principe du contradictoire, investigué un tant soit peu sur l’usage de la quinine, de son histoire…
Pour d’autres raisons, j’ingère 400mg d’hydroxychloroquine par jour depuis bientôt 25 années et peux témoigner que ce produit ne semble pas avoir la toxicité que l’on tente de lui prêter. Stratégie dévoilée !
En 1959 j’avais fait un séjour de 2 mois à Bamako. Je prenais tous les jours, ainsi que mes 2 soeurs, de la nivaquine. Ce fut moins nocif pour moi qu’une forte dose de tuberculine au collège …
https://www.aimsib.org/2022/12/11/connaissez-vous-le-concept-de-tuberculose-autogene/
C’est une chose pour un pharmacologue le Pr Molinard de contrôler les données, une autre de connaître l’historique des expériences menées en virologie. Ce n’est pas le même métier !
Le lynchage clairement organisée par les autorités sanitaires de l’hydroxychloroquine fin 2019, début 2020 n’est pas encore élucidé, avaient-elles elles-mêmes connaissances de ces expériences ?
Comment se fait-il que l’on n’en ait pas tenu compte ??? d’autant qu’il était présumé qu’aucun traitement existait… contre ce SRAS-CoV version 2.0 issu peut-être d’une relation incestueuse entre une chauve-souris et un pangolin (?)
Il y a 15 ans, la chloroquine était recommandée par le CDC comme « un puissant inhibiteur du coronavirus du SRAS ». Pourquoi Fauci le bloque-t-il?
La chloroquine a été utilisée en 2002 et testée contre le coronavirus du SRAS-1 dans une étude sous les auspices du CDC publiée dans le Journal of Virology.
Un rapport d’août 2005 dans le Journal of Virology (résumé ci-dessous) a été publié en 2005.
La principale conclusion de l’article était la suivante : La chloroquine est un puissant inhibiteur de l’infection par le coronavirus du SRAS et de sa propagation. Elle a été utilisée lors de l’épidémie de SRAS-1 en 2002. Elle a été approuvée par le CDC et l’IHSS.
Résultats > Nous signalons cependant que la chloroquine a de forts effets antiviraux sur l’infection par le SRAS-CoV des cellules de primates. Ces effets inhibiteurs sont observés lorsque les cellules sont traitées avec le médicament avant ou après l’exposition au virus, ce qui suggère un avantage à la fois prophylactique et thérapeutique. En plus des fonctions bien connues de la chloroquine telles que l’élévation de du pH endosomal, le médicament semble interférer avec la glycosylation terminale du récepteur cellulaire, l’enzyme de conversion de l’angiotensine 2. Cela peut avoir une influence négative sur la liaison virus-récepteur et mettre fin à l’infection, avec des ramifications supplémentaires par l’élévation du pH vésiculaire, ce qui entraîne l’inhibition de l’infection et la propagation du CoV du SRAS à des concentrations cliniquement admissibles.
Chloroquine is a potent inhibitor of SARS coronavirus infection and spread
Martin J Vincent, Eric Bergeron, Suzanne Benjannet, Bobbie R Erickson, Pierre E Rollin, Thomas G Ksiazek, Nabil G Seidah & Stuart T Nichol
Conclusion
Chloroquine is effective in preventing the spread of SARS CoV in cell culture. Favorable inhibition of virus spread was observed when the cells were either treated with chloroquine prior to or after SARS CoV infection. In addition, the indirect immunofluorescence assay described herein represents a simple and rapid method for screening SARS-CoV antiviral compounds.
https://virologyj.biomedcentral.com/articles/10.1186/1743-422X-2-69
Source : https://www.mondialisation.ca/selon-le-dr-anthony-fauci-la-reouverture-de-leconomie-etasunienne-mettrait-en-danger-la-sante-des-gens/5645831
Par Prof Michel Chossudovsky, Mondialisation.ca, 24 mai 2020
Bonjour, j’en ai marre de tout ce bla-bla ….. Pourrez-vous penser un jour, à vous décider de parler du « génocide » en cours ???….. Ces erreurs constantes ne font que compliquer les raisons de penser sainement !!!….. tout est fait EXPRES pour diminuer le nombre de gens sur notre terre qui n’en peut plus …..
Très bon billet récapitulatif du Dr Maudrux : https://www.covid-factuel.fr/2024/01/17/ivermectine/
Comment expliquer que dans le paragraphe parlant du Canada et du témoignage de l’oncologue William Makis on donne le lien du site odyssee à partir duquel on peut seulement entendre le mythomane Gérard Fauré parler de pédophilie généralisée chez nos élites (le même discours que Poutine comme par hasard !) ?
@Marc Coulanges
???
Le lien invalide du commentaire de Anita 16 janvier 2024 à 19h44 corrigé par anthome 16 janvier 2024 à 21h02 fonctionne bien
https://odysee.com/@Zidakani:6/oncologue-William-Makis:3
« le lien du site odyssee à partir duquel on peut… »
Une erreur d’aiguillage sur votre ordinateur ?
Tout d’abord un grand merci pour votre travail et votre présence efficace. Le combat contre le mensonge n’aura pas forcément une fin – car le mensonge est devenu une faim insatiable. La spéculation financière a soif de capitaux !!!!! Alors, il faut bien continuer à engraisser le système avec le mensonge. Les batailles de chiffres et de statistiques peuvent entraîner une lassitude et un besoin de respirer sainement. Seulement, il est difficilement acceptable de laisser se propager ces ragots mensongers. Alors que faire pour qu’une majorité de la population prenne conscience de la manipulation dont elle a été la victime, consentante certaines fois et d’autres fois victime inconsciente. Etre toujours présent comme vous le faites. Votre détermination est un encouragement à voir LA REALITE en face. Ce qui semble difficile pour certains. La lucidité demande beaucoup de courage. Et le chemin du courage amène à l’amour de l’humanité. L’humanité a faim de simplicité. Et soif d’amour. Prendre ensemble ce chemin c’est s’offrir la joie d’être humain.
Très honnêtement, je suis en admiration devant une telle perspicacité, temps passé, intelligence à même de pouvoir relever une fraude dans des études qui nous sont présentées comme « rigoureuses ». Alors, rien que pour ce travail minutieux, bravo Mme Baudoux. Bravo également à tous ceux qui auront pu participer à l’élaboration de cet article. Et bravo à toutes les âmes vertueuses, qui ont encore pour eux memes la valeur de l’humain, la valeur de la vérité et des valeurs de droitures.
Le mari de la dame Amélie Oudéa-Castéra choisie par Emmanuel Macron Premier ministre pour succéder à Gabriel Attal, nommée ministre de l’Éducation nationale, des sports olympiques et paralympiques, de son prénom Frédéric est, outre autres qualités…, président du conseil d’administration de Sanofi
Président de Foundation S, la nouvelle entité philanthropique de Sanofi : Foundation S – The Sanofi Collective, qui a été lancée en mai 2022.
Sanofi – Launch of Foundation S – The Sanofi Collective
vidéo (2’09) https://www.youtube.com/watch?v=aiGgqfGgZ48
Président du Comité de réflexion stratégique
Membre du Comité des nominations, de la gouvernance et de la RSE
Membre du Comité scientifique https://www.santepubliquefrance.fr/a-propos/notre-organisation/une-organisation-au-service-des-programmes/conseil-scientifique
https://www.sanofi.com/fr/notre-entreprise/gouvernance/conseil-administration/frederic-oudea
juste une coïncidence ? conflit d’intérêts ?
Yvette Pourquoi tant de manipulations? Argent.
L’argent non, je ne crois pas, ces millionnaires, milliardaires,… n’en manquent pas, leur puissance financière est démesurée.
Le syndrome d’hubris peut-être ? L’ivresse du pouvoir, une « pathologie » liée à l’exercice du pouvoir, … ambition personnelle (ego) ou/et collective (poursuite d’une idéologie politique) démesurée, excès de narcissisme, dit « jupitérien », absence d’empathie, sentiment d’invulnérabilité (symptôme commun chez les cocaïnomanes, éphémère d’où addiction), biopouvoir, biopolitique, pour ce qui concerne la santé, outils de domination, lesquels s’appuient sur la technologie et une part de scientisme.
https://www.welcometothejungle.com/fr/articles/syndrome-hubris-consequences-rh-biais
Est-ce que ça se soigne ?
Dans la mythologie, Némésis la déesse de la vengeance et de la justice (divine) punit les crimes de l’hubris.
Nous sommes dans une société qui sombre dans le matérialisme dont le FEM et la clique de leaders davosiens (Klaus Schwab, Yuval Noah Harari, Bill Gates, Emmanuel Macron…) en sont la manifestation « messianique » (sauver la planète, devenir des dieux…) au travers d’expressions comme aller vers « l’homme augmenté » connecté , l’IA pour intelligence artificielle, qui devraient nous parfaire, nous faire accepter le transhumanisme, ou nous aliéner (?), comme si la Création, la Vie, ne l’étaient pas, ne l’exprimaient pas déjà comme une évidence !
L’idée de l’homme « augmenté » n’est pas nouvelle, elle est même implicite dans l’histoire de l’humanité, même si elle n’était pas formulée.
La tentation de l’hubris
Brice Erbland
Dans Inflexions 2016/2 (N° 32)
Par définition, le soldat a toujours été « augmenté », depuis les lances et les boucliers des hoplites grecs jusqu’aux chars d’assaut blindés et chasseurs bombardiers actuels, en passant par les lourdes armures des chevaliers de la fin de la guerre de Cent Ans. Le soldat est augmenté par son arme, par son armure, par sa monture. Mais les révolutions technologiques que présagent les avancées scientifiques dans les domaines des nanotechnologies, de la robotique, de l’intelligence artificielle, des neurosciences ou encore de la génétique laissent entrevoir un bond considérable dans les capacités d’« augmentation » du soldat.
La particularité de ces avancées scientifiques est que l’augmentation peut désormais s’entendre de deux manières : elle peut toujours prendre la forme d’apports d’outils technologiques, dans la continuité de la relation historique entre les armées et les industries, mais elle peut également s’apparenter à une mutation biologique, à l’acceptation du transhumanisme, par le biais d’améliorations des capacités physiques et cognitives du soldat.
Notre imagination frôle le vertige à l’idée des possibilités que vont offrir ces avancées technologiques, tant en puissance et capacité pures que dans la protection des combattants. On parle de technologies additionnelles (exosquelettes allant jusqu’à l’armure intégrale, robots, armes « intelligentes ») et intrusives (interface neuronale entre outil technologique et cerveau humain, mutation des organes cognitifs). La science va une fois de plus bouleverser le champ de bataille après, entre autres, l’invention de l’artillerie, la maîtrise des airs et celle de l’atome.
(…)
https://www.cairn.info/revue-inflexions-2016-2-page-47.htm
Il y aurait aussi le dopage qui est une tentative pour créer, au moins transitoirement, un homme augmenté. Il y a le dopage sportif mais aussi le dopage des politiques en campagne électorale, le dopage aux examens et concours. On sait que toutes ces tentatives de dopage n’améliorent pas fondamentalement l’être humain mais lui permettent, pour un temps, de gagner des compétitions, qu’elles soient sportives ou autres. Mais après le constat est que c’est un désastre pour la santé, physique ou mentale.
L’être humain n’est sans doute pas au terme de son évolution mais celle qu’on nous propose et qu’ils voudraient nous imposer est une impasse assurée. Pour communiquer facilement et rapidement il y a les portables mais il y a aussi la télépathie qui est un potentiel peu développé de l’être humain mais qui pourrait le devenir si on travaillait dans cette direction.
Pour qu’on ne parle plus des effets secondaires de tel ou tel traitement, il suffit de ne plus les enregistrer, voire d’effacer ceux qui ont déjà été enregistrés. Ainsi plus d’effets secondaires, plus de problèmes, le traitement devient sûr et efficace ! Dans la base de données de l’EMA (Agence Européenne du Médicament), en comparant ses chiffres de 2021 à 2023 avec ceux publiés au 1 janvier 2024, on constate que des dizaines de milliers de cas, autrefois répertoriés, ont disparu dans les dernières publications : : 2 827 cas de surdité, 2 282 cas de cécité, 14 969 myocardites, 11 424 péricardites, 7 079 thromboses, 7 295 embolies, 10 566 aménorrhées, 11 541 dysménorrhées, 4 241 morts, etc.
Des pays ne communiquent plus ces statistiques. D’autres, comme la Nouvelle Zélande, mettent en prison ceux qui les communiquent !
Le témoignage de la femme de Jean-Pierre Pernaud est édifiant et résume bien la situation : son médecin, avant de présenter ses condoléances, lui a tout de suite dit « surtout, vous dites bien qu’il est mort de son cancer », alors que les derniers bilans montraient une rémission complète et que depuis sa dernière dose, il faisait AVC sur AVC jusqu’à l’accident mortel.
https://www.covid-factuel.fr/2024/01/20/quand-lema-fait-disparaitre-les-effets-secondaires-des-vaccins/
En Italie, on vient de dévoiler qu’au tout début de la vaccination, on a encouragé à l’être, les personnes âgées et fragiles, alors qu’aucune étude n’avait été faite sur cette catégorie !
https://twitter.com/SimonSecours/status/1748309469547626956
Cela n’empêche pas Meloni de recevoir Bill Gates à Rome, pour le lendemain même, publier son plan pandémie 2024-2028 pour l’Italie (vaccins, masques…)
https://twitter.com/PhilippeMurer/status/1748412624113488246
Elle suit en fait aveuglément le plan dit mondialiste ou transhumaniste, celui d’un être humain hackable à souhait comme Hariri l’explique : « L’être humain est désormais un animal que l’on peut pirater »
https://www.youtube.com/watch?v=JqxggChjBOU
Il serait intéressant de se poser cette question : Qu’est-ce qui fait que tout à coup l’homme devient hackable ? Est-ce dû à cette vaccination covid (graphène etc….) ?
Cela pourrait nous faire comprendre pourquoi malgré tous ces mensonges, Ursula Von der Leyen envisage pour la prochaine fois une vaccination obligatoire de tous les habitants de l’U.E. puisqu’1/3 d’entre eux ne l’auraient pas été lors du covid :
https://twitter.com/verity_france/status/1748382799436878183
Doit-on en penser qu’1/3 ne seraient pas encore hackables ?
« Nous assistons à la montée d’une sorte de IVè Reich contemporain » en conclut Jean-Dominique Michel
https://www.youtube.com/watch?v=HWk3Vj3ZbSA
S’attendre donc à une nouvelle pandémie, toute aussi fabriquée que la précédente, ce qu’annonce d’ailleurs Davos :
https://fr.sott.net/article/43190-A-Davos-l-OMS-annonce-une-prochaine-pandemie
Un petit rappel de ce qu’est le F.E.M :
https://www.kla.tv/index.php?a=showlanguage&lang=fr&id=27892&date=2024-01-13
« Pour qu’on ne parle plus des effets secondaires de tel ou tel traitement, il suffit de ne plus les enregistrer » écrivez-vous Judith. Par contre si on veut savoir si ces vaccins ont une influence sur la stérilité il va bien falloir que les gens vaccinés eux-mêmes se testent. Comment les encourager à le faire ? Le gouvernement français y a pensé. Il va mettre en place un bilan de fertilité pour les jeunes adultes. « L’exécutif voudrait généraliser un examen gynécologique pour les femmes et un spermogramme pour les hommes, pris en charge à 100 % par la Sécurité sociale, à 25 ans, soit l’âge où les femmes sont le plus fertiles ». De cette manière on pourra savoir si le vaccin covid a été utile dans ce vaste projet de dépopulation et de changement ethnique de l’Europe. Comme aux USA ou en Australie avec les Indiens ou les Aborigènes, il faut s’attendre à voir dans quelques années les ‘Français de souche’ dans des réserves visitées par des touristes du monde entier :
https://www.huffingtonpost.fr/politique/article/pour-le-rearmement-demographique-l-elysee-envisage-un-bilan-de-fertilite-rembourse-a-25-ans_228665.html
Et cette prise en charge à 100% par la Sécurité Sociale ne va-t-elle pas aidée à ce que se réalise ce que déjà Mitterand dénonçait ?

Reste que cela ne risque pas d’entrainer de résistance étant donné que le FEM à Davos prévoit de censurer internet.
https://t.me/trottasilvano/32288
Car comme le dit ce général en retraite (Mike Flynn) les personnes se détournent de plus en plus des médias classiques pour s’informer et échanger entre eux par le biais des médias sociaux :
https://twitter.com/verity_france/status/1637560222267977734
Bien entendu le FEM ne cherche pas par contre à stopper le harcèlement sexuel en ligne. C’est le cadet de ses soucis alors qu’environ 100 000 enfants utilisant Facebook et Instagram en sont victimes chaque jour :
https://www.guardian2zotagl6tmjucg3lrhxdk4dw3lhbqnkvvkywawy3oqfoprid.onion/technology/2024/jan/18/instagram-facebook-child-sexual-harassment
Il s’inquiète avant tout aussi sur la possible élection de Trump puisque ce dernier est contre la monnaie numérique d’une banque centrale, pourtant très utile pour contrôler les populations.
https://www.claytoncountyregister.com/fr/news2/lopposition-de-trump-a-la-monnaie-numerique-de-la-banque-centrale-reflete-les-preoccupations-concernant-le-controle-gouvernemental/1011177/#gsc.tab=0
Si Trump est élu, il sera bien plus difficile d’imposer ce transhumanisme qui permet d’hacker officiellement tout être humain et de cacher l’explosion de cancers aux US (surtout chez les jeunes) :
https://www.axios.com/2024/01/17/new-cancer-diagnoses-record-high
A noter que la Floride va être le 1er état à interdire les injections ARNm à cause des turbo cancers (lymphomes et leucémies) constatés !
https://twitter.com/zoesagan/status/1749034099774210345
Curieux tout de même qu’un moratoire sur les ARN ne soit toujours pas mis en place alors que plusieurs sommités médicales le réclament comme le Pr Martin Zizi :
https://www.youtube.com/watch?v=KF-3DHJQS-s
Il serait temps sachant que Bill Gates a sous le coude de nouveaux vaccins tout aussi expérimentaux :
https://t.me/realwideawakemedia/1654
En France « on ne peut pas atteindre à l’intégrité du corps » au lieu de dire d’ attenter à… mais cette langue française est celle de ses nouveaux ministres… Après Séjourné souffrant de dyslexie, voilà Attal qui prévoit dès le primaire « des séances d’éducation à la vie affective, relationnelle et sexuelle » :
https://twitter.com/franceinfo/status/1748729330560049517
On va nager dans le wokisme et le programme sexuel de l’OMS :
Et cela malgré les avertissements de nombreux pédopsychiatres comme Régis Brunod : « On veut fournir des informations sexuelles inadéquates à des enfants de ces âges qui ne marchent qu’entre 9 et 18 mois, parlent à partir de 18 mois et qui restent sans pudeur jusqu’à l’âge de raison. On risque de les dégoûter de la sexualité ou de les rendre addicts. »
https://www.youtube.com/watch?v=M-ATO8rHW8o
Mais n’est-ce pas là le but ?
Existe-il une synthèse de l’ensemble des infos ci-dessus pour jeune médecin de bonne volonté débordé ?
A-t-on une idée relativement claire de la somme globale qu’ont gagné les médecins, pharmaciens, infirmiers et autres « vaccinateurs » ?